お知らせ
スクリーニングと一次予防─望まれるオーダーメイド予防医学の確立─[OPINION:福島リポート(16)]
No.4687 (2014年02月22日発行) P.92
大津留 晶 (福島県立医科大学・医学部放射線健康管理学講座)
登録日: 2014-02-22
最終更新日: 2017-09-14
- 診療科: 医政・医療
- 地域医療・医療提供体制
被災地で活躍されている先生方が、この連載で強調しているキーワードに、「コミュニケーション」「災害医療」「メンタルヘルス」「僻地医療」「全人的医療」「甲状腺がん」「予防」「小児医療」「妊産婦医療」「高齢化社会」「ソーシャルキャピタル」「主体性」などがある。
原子力災害被災地では、日本の社会がもともと抱えていた医療上の問題が災害をきっかけに急速に目の前に現れる。高齢化が進行してきていた町や村が、災害により一気に超高齢化地域となる例などである。これらのキーワードで表されている課題とその解決策は、一見バラバラに見えて、実際には共通の課題があり、地元の保健・医療関係者の連携による継続した地域医療活動が必要とされる。被災地は日本全体の課題を先取りしてしまったからこそ、その解決の道筋が一足先に見えてくるのではないだろうか。そのような観点から、本稿では放射線災害におけるスクリーニングと一次予防のあり方について考えたい。
一次予防へ向かうためには
医学や診断技術の進歩により疾患の早期発見・治療が可能となったことで、現在の臨床医学では二次予防が重視され(図1)、降圧薬、高脂血症薬、糖尿病薬などの治療介入によって疾患発生の抑制効果を認めることはフラミンガム研究などにより教科書的なエビデンスとなっている1)。

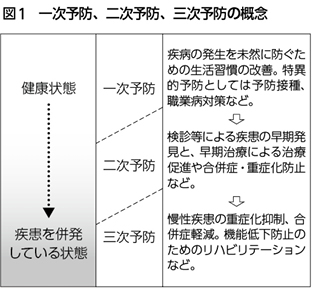
今回の災害でも、日常服用していた薬を津波や地震で失ったり、かかりつけ医に行けなかったりなどの理由で、服薬コンプライアンスが悪化したり、大きなストレスや避難生活で偏食や運動不足に陥ったことにより、心血管系疾患等の発症増加が見られた2)。さらに、PTSDや悲嘆反応へのメンタルヘルス対応も必要とされた。これらの問題に関しては、今までの災害医療の経験により二次予防を中心とした災害支援体制が整った。また地域精神科医療の継続が困難な福島県の相双地域には、アウトリーチ型のこころのケア、精神医療を樹立する取り組みが本連載で紹介された。
一方、被災地では、避難等のライフスタイルの変化による心血管系疾患のリスクや放射線を含む各種発がんリスクに対して、従来型の二次予防中心の医療・保健体制だけでは不十分なことも本連載で指摘されている。
その理由の1つは、高血圧、高脂血症、骨塩量減少などの二次予防は、かかりつけ医が決まれば次第に対応されることが多く、検診によるスクリーニングでも対応策がとりやすい。しかし、肥満、運動不足、喫煙などの危険因子は、災害によって変わらざるをえなかったライフスタイルの変化と密接にかかわっており、「糖質や塩分やカロリーを制限してください」「運動してください」「禁煙・減酒してください」などの一般的な一次予防のアドバイスは心に響きにくいことが影響していると思われる。すなわち、従来型の一次予防とは集団に対する一次予防で「個の医学」ではないため、自律的・主体的に取り組みにくい問題があるのではないだろうか。
近年、個の医学の確立のため、全ゲノム解析やリスク因子に対する分子マーカー探索が急速な進歩をみせている。放射線関連疾患も、分子レベルで見れば放射線のゲノムに対する確率的影響であり、他のリスク因子との相互作用で疾患発生の確率を上げる因子の一つと考えることができる。このような医学研究の進展は、個別の遺伝的素因からハイリスク群を診断し、二次予防や早期治療だけでなく、より適切な一次予防介入により疾患の発症を遅らせることを目指すものと言えよう。つまり、個の医学とは「オーダーメイドの予防医学」ということになる。
ただ現場として難しいのは、現時点では、疫学的に有意差が出ない低線量被ばくの人体影響はもちろんのこと、有意差を示す他の多くのリスク因子についても明確な個別対応はできないことである。例えば軽度肥満の個人に、一律に減量を勧めることが良いことなのかは厳密には分からない。個別の特性が分かるようになれば、逆に減量しない方が良いケースも出てくるかもしれない。そこで現実的な対応として、他のリスク要因がどのくらいあるかを鑑みて、一次予防のアドバイスのレベルを経験的に割り振っている。それらは、集団の医学(疫学)によるエビデンスを、個人に適応する現実的な対応であろう。

残り4,855文字あります
会員登録頂くことで利用範囲が広がります。 » 会員登録する



































