お知らせ
脳性麻痺
- 登録日:
- 2017-03-16
- 最終更新日:
- 2017-07-26
- 米山 明 (心身障害児総合医療療育センター外来療育部長)
■疾患メモ
□脳性麻痺(cerebral palsy:CP)は,厚生労働省によれば"受胎から新生児期(生後4週間以内)までの間に生じた脳の非進行性病変に基づく永続的な,しかし変化しうる運動および姿勢(posture)の異常である。その症状は満2歳までに発現する。進行性疾患や一過性運動障害,または将来正常化するであろうと思われる運動発達遅滞は除外する"と定義されている。
□有病率は,先進諸国において,出生1000に対し2前後で推移している。
□原因は出生前の要因が8割で,脳形成異常,早産児の呼吸循環障害による脳室周囲白室軟化症(periventricular leukomalacia:PVL),脳室周囲出血性梗塞(periventricular hemorrhagic infarction:PHI),さらに満期産仮死による低酸素性虚血性脳症(hypoxic-ischemic encephalopathy:HIE)と,新生児期髄膜炎などの中枢神経感染症が原因となる。
□運動機能障害だけではなく,てんかん,知的障害,コミュニケーション障害をしばしば随伴する。重度ケースでは四肢麻痺となり,側弯,関節拘縮,変形など整形外科的諸問題とともに,嚥下障害(経管栄養),呼吸障害(気管切開,人工呼吸器療法も必要)等も合併し,いわゆる医療的ケアを必要とする重症心身障害児(者)〔severe intellectual and motor(multiple)disabilities:SIMD〕も少なくない。また,胃食道逆流症(gastroesophageal reflux disease:GERD)など二次性障害を併発することもある。
■代表的症状・検査所見
【症状(図)】
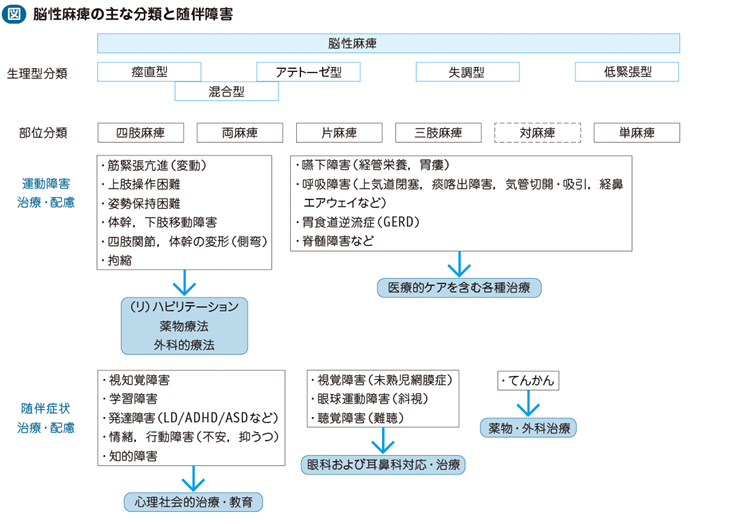
□運動機能障害は生理学的分類と障害部位による診断がされるが,障害部位と重症度によりその程度は様々であり,生理学的にも重複することが少なくない。
□生理学的分類:痙直型,不随意運動(アテトーゼ)型,失調型,低緊張型,混合型などに分類される。
□部位分類:四肢麻痺,両麻痺,三肢麻痺,片麻痺,対麻痺,単麻痺,に分類される。両麻痺は上肢の障害に比べ下肢の障害が強い。早産低出生体重児などのMRIでPVLがみられることが多い。なお,対麻痺とは,脊髄障害で上肢に障害がまったくみられない場合を言う。
□軽度の脳性麻痺であれば,乳児期初期に運動発達の遅れがみられる。首の座り,寝返り,四つ這いが遅いほか,坐位保持が難しい,などがみられるが,1歳頃まで診断が困難な場合がある。
□痙直型麻痺では,筋肉のこわばり,硬さ(痙縮・固縮)がある。深部腱反射亢進と伸展,内転,内旋,尖足傾向(下肢のハサミ状交叉肢位)だけではなく,運動パターンが診断の決め手となる。

□一方アテトーゼ型では,筋緊張が安定せず変動し,姿勢が定まらず崩れやすく,不随意運動が出る。非対称性緊張性頸反射(asymmetrical tonic neck reflex:ATNR)など,原始反射の残存が特徴である。構音障害を伴うことが多い。
□非進行性疾患だが,加齢とともに,障害された中枢神経機能が早期に低下(嚥下障害の悪化など)し,生活機能の低下や生命維持機能の低下も起こりうる。
□運動機能は,粗大運動能力分類システム(Gross Motor Function Classification System:GMFCS)で粗大運動を評価する(表1)。その運動機能を獲得した年齢によって,将来,独立歩行が可能かどうかなどの大まかな予後指標となる。

【検査所見】
□生理学的分類,障害範囲の分類等は,神経学的検査,行動観察により診断されるが,軽度の脳性麻痺は1歳頃まで診断が困難な場合がある。
□前述のように,MRIの画像所見が有用である。脳形成異常(滑脳症,皮質形成異常,孔脳症など)が胎児期の脳血管障害,遺伝性疾患に由来するなど,出産前から原因が推測できるものもある。また,周産期障害によるNICU入院の際に,超音波検査でみられる異常やMRI検査などから脳障害の原因が推定できる。
□脳性麻痺の発達評価とともに,随伴しやすい知的障害,てんかん,学習障害,自閉スペクトラム症を含む発達障害等については,各種診断のための補助となる心理・発達検査などを行う。
1190疾患を網羅した最新版
1252専門家による 私の治療 2021-22年度版 好評発売中
PDF版(本体7,000円+税)の詳細・ご購入は
➡コチラより

































