お知らせ
(4)今,必要な在宅褥瘡ケア [特集:今,必要な褥瘡ケアの知識]
褥瘡保有者を減少させるために,在宅での褥瘡ケアが強化されている
褥瘡処置は在宅でも病院と同様のことが十分できるようになった

褥瘡は医師のみならず,多職種でチームをつくり,様々な角度から分担してケアする必要がある
1. 褥瘡ケアの変遷
褥瘡は,かつて“不治の病”と言われ,原因や治療法が解明されない時代が長く続いた。また,褥瘡は“床ずれ”と言われるように,同じ姿勢での寝たきり状態が悪化の原因であることはわかっていたが,それ以上の原因究明は進まず,予防法などはまったく確立されなかった。
1998年に日本褥瘡学会が発足し,当初は医師や薬剤師,看護師などが中心となって褥瘡ケアの輪を広めていった。そこへ,医用工学や栄養学,リハビリテーション学などの専門家の知識が融合し,褥瘡の原因が解明され,治療法やケアが全国的に普及しはじめた。今では褥瘡は“治る疾患”になった。そして褥瘡を“予防する”ことが患者をみていく中での基本事項になってきた。
2. なぜ,褥瘡の在宅ケアが強化されているのか?
国の対策として,病院から褥瘡患者を減らしていこうとする動きが始まったのは2000年以降のことである。診療報酬改定にて,2002年の褥瘡対策未実施減算,2004年の褥瘡患者管理加算を経て,2006年には褥瘡ハイリスク患者ケア加算が新設された。医療機関では,褥瘡で来院した患者,褥瘡発生リスクの高い患者を重点的にアセスメントするという流れが確立されていき,対策を強化した医療機関では褥瘡発生数は減少していった。そして2012年には,褥瘡対策は入院基本料などの施設基準として定められるようになった。このように,現在では褥瘡対策への取り組みは“当たり前”のことになった。
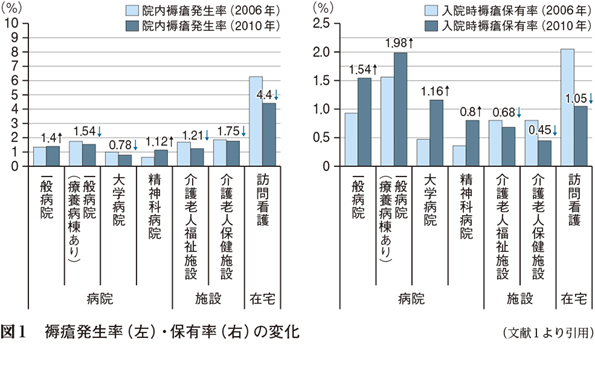
しかしながら,2013年の中央社会保険医療協議会(中医協)総会資料(図1)1)によると,一般病院や精神科病院での褥瘡発生率や褥瘡保有率は2006〜10年にかけて増加していることがわかる。この理由として,高齢化に伴う在宅での褥瘡発生の増加・再発などが考えられたが,褥瘡が「どこで発生して」,「どの段階で評価されている」のか把握することを重視し,2014年の診療報酬改定では在宅での褥瘡対策を強化していく方針が打ち出された。

残り3,020文字あります
会員登録頂くことで利用範囲が広がります。 » 会員登録する