お知らせ
大事なことは病態を考えること、安易なあきらめは自分への免罪符 [プラタナス]
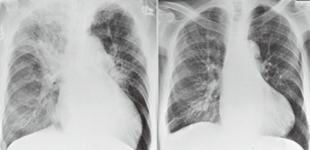
今から25年前、梗塞後狭心症を合併した急性心筋梗塞症の80歳男性が搬送された。血圧100/72mmHg、脈拍106/分、胸部聴診ではⅢ音と心尖部を中心に収縮期逆流性雑音、また全肺野に軽度湿性ラ音を聴取した。心電図ではV1-4誘導にQS、V5,6誘導でST下降、胸部X線では右肺野中心のうっ血と胸水を認めた。全身状態は不良で、まず大動脈バルーンパンピング(IABP)挿入を試みたが腸骨動脈の蛇行が強く挿入できなかった。虚血軽減を目的に硝酸薬を投与したが血圧は低下し、ドパミン、ドブタミンを最大量、さらにノルアドレナリンを投与しても血圧は上昇せず、むしろ肺動脈圧は上昇し、1回心拍出量は低下したままであった。このため、これ以上の治療は難しいと判断して家族に話した。
翌朝、患者の血行動態は不安定だったが意識は清明であり、再度IABP挿入を試みた。前回とは反対側の動脈からサポート力の強いワイヤーを用いて下行大動脈に留置できた。IABP挿入後、血行動態は安定し、カテコールアミンをはじめとする血管作動薬の減量ができ、心臓カテーテル検査を施行した。重症3枝病変で、CABGによる完全血行再建を行い無事退院となった(図左:入院時、右:退院時)。


残り564文字あります
会員登録頂くことで利用範囲が広がります。 » 会員登録する








































