お知らせ
(1)IPMNの手術適応─最新のIPMN国際診療ガイドラインの基準[特集:膵管内乳頭粘液性腫瘍(IPMN)の診断と経過観察法]

2017年に「IPMN国際診療ガイドライン」が改訂された
改訂版では,分枝型膵管内乳頭粘液性腫瘍(IPMN)のhigh-risk stigmataとworrisome featuresの因子が変更され,精査としての超音波内視鏡(EUS)検査の「結節の大きさ5mm以上」が明記された

現在,日本膵臓学会主導で「分枝型IPMN前向き追跡調査」が進行中であり,IPMNの自然史が明らかとなることが期待される
1. 膵管内乳頭粘液性腫瘍(IPMN)の臨床
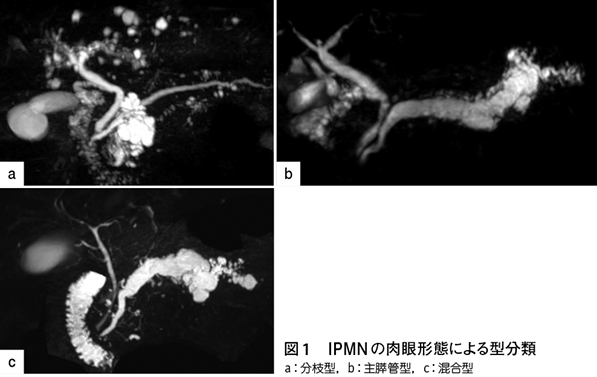
膵管内乳頭粘液性腫瘍(intraductal papillary mucinous neoplasm:IPMN)は膵囊胞性疾患のひとつであり,その形態から分枝型,主膵管型および混合型に分類される(図1)。分枝型は「主膵管と交通する5mm以上の分枝の拡張」と定義される。主膵管型は「ほかに原因のない部分的あるいは全体的な5mm以上の主膵管拡張」,混合型は「主膵管型と分枝型の特徴を併せ持つもの」と定義される。IPMNは組織学的に,良性であるIPMN with low-grade dysplasiaと,悪性であるIPMN with high-grade dysplasia(HGD),IPMN with an associated invasive carcinoma(INV)に分類され,特にINVは通常型膵癌と同様に予後不良である。なお,HGDを悪性の範疇に入れるか意見がわかれるところではあるが,本特集では悪性として記述する。
IPMNに対する外科的切除を考慮する際,良性IPMNは保存的に経過観察を行い,悪性IPMNは切除適応とするが,特にHGDの段階で切除することが理想的である。一般に,主膵管型は悪性の頻度が高いため,診断がつき全身状態が許せば全例切除を検討する。一方,分枝型は悪性の頻度が低いことから,どのような症例を悪性の可能性が高いとして切除すべきかはいまだ議論の余地が残っている。
2006年に「IPMN/MCN国際診療ガイドライン」(以下ガイドライン)の初版が刊行され1),これによりIPMNの診断・診療方針が示されるとともに,IPMNが世界的に広く認知されるようになった。その後,2012年にガイドラインが改訂され2),以前は切除適応とされたIPMNでも,治療方針をより保存的な方向に転換することとなった。2017年の改訂では3),主に分枝型IPMNの切除基準と経過観察法が修正された。本特集では,2017年版ガイドラインに基づくIPMNの手術適応について概説する。