お知らせ
1章 総論 3.誤嚥性肺炎と化学性肺臓炎
- 登録日:
- 2022-04-06
- 最終更新日:
- 2022-04-06
ココがポイント!
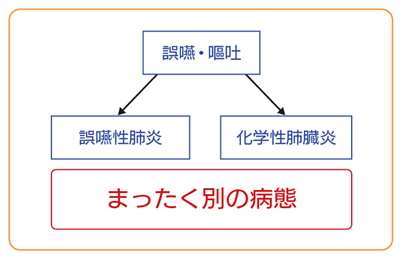
誤嚥性肺炎か化学性肺臓炎かの鑑別の前に,嘔吐の原因を考える
誤嚥性肺炎は感染症であり抗菌薬が必要となるが,化学性肺臓炎は感染症でなく肺損傷であり,原則として抗菌薬は不要である
病歴や経過から化学性肺臓炎だと判断できれば,抗菌薬は速やかに終了とする
▶誤嚥性肺炎と化学性肺臓炎について述べる前に,筆者が経験した一例を紹介する。
症例:70代男性
▶現病歴:嘔吐の翌日に発熱・呼吸困難が出現。誤嚥性肺炎の診断で抗菌薬が開始となったが解熱せず,翌日血圧低下と採血でSOFA(sequential organ failure assessment)スコアを満たす臓器障害を認め,コンサルトとなった。血液培養と尿培養を提出した上で抗菌薬のカバーを広げたが,血液培養と尿培養から大腸菌が検出され,尿路感染症による嘔吐であることが判明した。
▶このように誤嚥性肺炎(嘔吐の後にみられるCTでの肺炎像)に隠れている疾患があることはよく経験する。後述するが,見逃しを防ぐために,誤嚥性肺炎の診断の前に血液培養の提出や身体診察など他の疾患の可能性について考察することを忘れてはならない。
1. 化学性肺臓炎を想起する(疾患スクリプト)
最新知見・考え方
▶誤嚥を契機にした呼吸器疾患の鑑別:誤嚥性肺炎,化学性肺臓炎,びまん性嚥下性細気管支炎
▶誤嚥性肺炎は特定の微生物によって引き起こされる感染症であり,口腔咽頭に定着した細菌を下気道に吸入することによって引き起こされる(表1)。誤嚥は成人でも睡眠中などにわずかに生じていると言われているが,咳や気管壁の線毛運動,免疫機能で除去されており,感染症の成立には至らない。しかし,脳血管障害や神経変性疾患,鎮静の薬剤などで嚥下機能が障害されたりすると肺炎を引き起こす。経過としてはゆっくりと咳や喀痰が増加し,発熱も出現する。一般的には嘔吐の目撃がないことが多い1)。
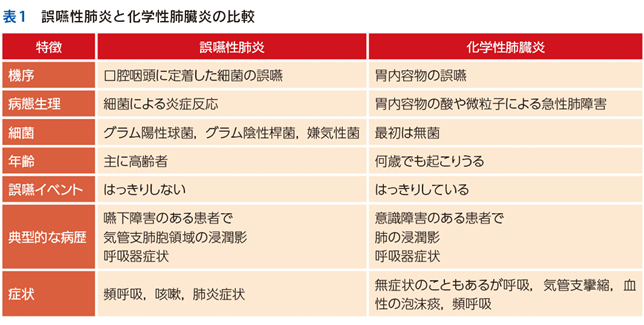

▶化学性肺臓炎は胃内容物,特に酸の誤嚥による肺損傷で引き起こされる。感染症というより肺が火傷している状態を想像するとよい。ケモカイン,炎症性サイトカインおよび好中球を含む炎症性メディエータの放出により肺損傷が起きる。化学性肺臓炎は嘔吐が目撃されることが多く,誤嚥した胃内容物が多いほど,またpHが低いほど,肺損傷の程度は強くなる。一般的な臨床経過として,誤嚥後に高熱,喘鳴が出現し,呼吸状態が急激に悪化するが,吸引すると翌日には解熱などの臨床的回復を示すことが多い2)。
▶広く認知されていないが,誤嚥に引き続いて起こる肺障害として,誤嚥性肺炎や化学性肺臓炎と異なる,誤嚥による細気管支の慢性炎症性反応を主体とした「びまん性嚥下性細気管支炎(diffuse aspiration bronchiolitis)」という疾患が提唱されている。画像上明らかな肺炎を示唆する陰影を欠いているにもかかわらず臨床的に「誤嚥性肺炎」と診断されたり,喘鳴や呼吸困難を認めるため「気管支喘息」と診断されたりしている3)。
【まとめ】誤嚥性肺炎と化学性肺臓炎は,症状は似通っているが病態はまったく異なる疾患である。両者の鑑別は難しいことが多いが,病歴や経過で鑑別できる場合もある。
誤嚥による「びまん性嚥下性細気管支炎」という病態も提唱されており,認知しておく必要がある。
2. 化学性肺臓炎の妥当性を吟味する
最新知見・考え方
▶上記では誤嚥性肺炎と化学性肺臓炎の一般的な違いを述べたが,実際には嘔吐が目撃されず,臨床経過や重症度も患者によって様々であり,鑑別ができないことも多い。しかし,「難しいから」と諦めるのではなく,誤嚥性肺炎と化学性肺臓炎を鑑別する努力はすべきである。少なくともグラム染色や喀痰培養の提出,血液培養の提出は忘れずに行う。
▶誤嚥性肺炎や化学性肺臓炎には特別な診断基準はなく,嘔吐・誤嚥の目撃,危険因子,胸部X線所見や臨床経過などによって総合的に診断される。胸部画像所見では重力の影響が見てとれ,陰影はS2,S6,下葉に分布しやすい1)。
▶一方,肺の腹側に陰影があるなど,重力の影響を考えると誤嚥性肺炎が生じる部位としては非典型的である場合には(通常,臥位で寝るため背側が典型的),安易に「誤嚥性肺炎」とはせずに,悪性腫瘍などによる気道閉塞によって起こる閉塞性肺炎などの可能性も考慮する。適宜,画像フォローでの陰影消失の確認の必要性についても検討し,経過に応じて呼吸器内科へ気管支鏡などの精査依頼を行う(特に高齢者など)。
▶初期の場合,胸部X線所見は陰性になることがあり,注意が必要である1)。
3. 化学性肺臓炎・嘔吐の原因を考える
最新知見・考え方
▶嘔吐後に臨床症状(発熱や低酸素血症,呼吸器症状など)が出現し,胸部画像検査で浸潤影などの肺炎を疑わせる所見があったとしても,「誤嚥性肺炎」と即断するのは御法度である。なぜならば,誤嚥性肺炎は本来,嘔吐が目撃されない不顕性誤嚥によって生じるからである。「明らかな嘔吐のエピソード後に出現した肺炎像は化学性肺臓炎」という仮説のもと,嘔吐の原因を鑑別することが最も大切である。くも膜下出血や脳出血,急性心筋梗塞,糖尿病ケトアシドーシス,腸閉塞のようなより重篤な疾病が隠れているかもしれない。「誤嚥性肺炎」の診断のもとで抗菌薬が開始された場合,一見抗菌薬が奏効しているように見えても,尿路感染症や胆囊炎,虫垂炎などによる嘔吐である可能性もある2)。
▶また,肺炎がcommon diseaseであるがゆえに他の熱源が見逃されることもある。「肺炎」の診断をつける前に,入院中であれば結晶性関節炎やCD( Clostridium difficile)腸炎などを念頭に関節所見や下痢症状の有無の確認を行う。また外来であれば,先ほど挙げた尿路感染症,胆囊炎などを考慮し,血液培養や尿培養などのfever work upを怠らないことも留意しておきたい。
▶筆者も,嘔吐後の化学性肺臓炎と大腸菌による腎盂腎炎・敗血症を合併していたケースで,血液培養と尿培養を採取していたことから診断エラーを防げた経験をしており,化学性肺臓炎の背景に隠れている疾患を考察する重要性を実感している。
▶何よりも,嘔吐の鑑別は消化管疾患とは限らず頭蓋内病変,前庭神経疾患,心筋梗塞や高カルシウム血症,糖尿病性ケトアシドーシスと多岐にわたるため,嘔吐の原因が致命的なものでないと判断したあとに肺炎の対応へと進むことが推奨される。
【まとめ】誤嚥性肺炎か化学性肺臓炎かを考える。嘔吐のエピソードがはっきり存在する場合には,誤嚥・嘔吐の原因となった病態について考察する。また,呼吸器症状にとらわれて他の熱源を見落とさないように,身体診察やfever work upは忘れずに行う。
現場ではどうする
▶嘔吐の原因を考察し,必要に応じて嘔吐の原因となるような病歴がないか聴取し直し,電解質などの採血項目も確認すべきである。必要があれば,頭部や腹部のCT検査も検討する。
▶化学性肺臓炎であれば,嘔吐の原因が感染症でなければこれらの検査は不要である。薬物療法が開始されていた場合でも,化学性肺臓炎であれば翌日に速やかに解熱することが多いため,不要な抗菌薬は中止を検討する。
4. 誤嚥性肺炎と化学性肺臓炎のリスク因子の違い
最新知見・考え方
▶誤嚥性肺炎と化学性肺臓炎のリスク因子(表2)は類似しているが,化学性肺臓炎はてんかん発作,薬物過剰摂取,全身麻酔(現代の麻酔法では稀である)や重度の脳血管障害などに起因する意識障害を呈する患者に主に発症する。
▶経管栄養や血液の誤嚥ではほとんどの場合,誤嚥物のpHは高く,細菌にも汚染されていないため化学性肺臓炎も誤嚥性肺炎も発症しないとされている1)。

▶プロトンポンプ阻害薬やヒスタミンH2受容体拮抗薬(H2ブロッカー)などの胃酸抑制療法は,胃でのグラム陰性桿菌の過剰増殖を助長し,市中肺炎や院内肺炎のリスクを高める。一方で,胃のpHが中和されることで化学性肺臓炎のリスクは減少する可能性がある1)。
5. 誤嚥性肺炎・化学性肺臓炎の治療の違い
最新知見・考え方
1)誤嚥性肺炎
▶誤嚥性肺炎には抗菌薬が必要であるが,ルーチンな嫌気性菌のカバーは避ける。新規ガイドラインでは,膿胸や肺膿瘍のような病態で嫌気カバーを考慮すべきであるとされている。
2)化学性肺臓炎
▶胃内容物の誤嚥の初期治療は気道確保,気道浮腫や気管支痙攣の管理であり,肺炎の重症度や必要な治療の程度に応じて,吸引,気管支鏡検査,挿管,人工呼吸および集中治療が行われる。
▶軽度から中等度の化学性肺臓炎では,胸部X線で浸潤影を認めていたとしても原則抗菌薬は不要であり,気道吐物の吸引と酸素需要に応じた酸素投与のみで,ほとんどの患者は翌日には解熱し,症状も軽快に向かう4)。
▶転帰はそのまま回復するか(62%),肺水腫・急性呼吸窮迫症候群(acute respiratory distress syndrome;ARDS)へ進展するか(12%),回復の過程で細菌性肺炎を合併するか(26%)であるが5),多くが自然軽快することに加え,抗菌薬投与は化学性肺臓炎には有益性がないとの観察研究結果6)などもあり,原則として抗菌薬は投与せず経過を見る。抗菌薬を始めてしまったのであれば,経過を見て終了を検討する。臨床所見や胸部X線所見をモニターし,48時間後に再評価することが推奨されている。
▶重症の場合には,敗血症との鑑別も困難であることから血液培養などのfever work upを必ず行った上で,抗菌薬をエンピリックに始めるべきである。経過によっては2〜3日以上続けることもある。
▶化学性肺臓炎の13〜26%が回復の過程で細菌性肺炎を起こすが,頻度として多くはない。抗菌薬適正使用の観点からも,誤嚥に対して毎回抗菌薬を経験的に開始することの有益性は乏しいと考えられている1)。
▶抗菌薬以外の治療薬として,化学性肺臓炎によるARDSに対するルーチンのグルココルチコイド投与は推奨されていない1)。
【まとめ】誤嚥性肺炎には抗菌薬が必要であるが,化学性肺臓炎には不要である。医療費の抑制,入院期間の短縮,抗菌薬の耐性化を防ぐ意味でも,化学性肺臓炎で矛盾しないのであれば,不要な抗菌薬は速やかに中止すべきである。また,誤嚥に対する予防的な意味での抗菌薬投与も有益性に乏しいので控える。
現場ではどうする
▶化学性肺臓炎と考えられる症例には,抗菌薬は使用せず経過を見るのが原則である。
▶しかし,化学性肺臓炎は急激に発症し,高熱,頻脈,呼吸状態不良となるため重症感がある。敗血症との鑑別が困難な場合,実臨床で初期に抗菌薬を投与してしまうことはあるであろう。その場合には,抗菌薬投与前に必ず血液培養の採取を含むfever work upを行うことが重要である。
▶化学性肺臓炎の確信が持てた場合や,臨床経過から化学性肺臓炎と判断した場合には,抗菌薬は速やかに中止すべきである。
6. 予防:薬物療法,非薬物療法,薬剤の減量・中止
最新知見・考え方
▶誤嚥性肺炎の再発予防に有用とされている薬剤の代表にアンジオテンシン変換酵素(angiotensin converting enzyme;ACE)阻害薬がある。
▶ACE阻害薬の副作用として乾性咳嗽が知られている。脳血管障害を有する高齢者の降圧薬にACE阻害薬を使用したところ,肺炎の発症率を有意に低下させたという報告がある7)。
▶ほかにシロスタゾールの内服でも効果があると推定されているが,出血のリスクも考えると予防目的には使うべきでないという意見もある。
▶嚥下機能低下の原因となりうる鎮静作用や筋弛緩作用のある薬剤などを減量・中止することも予防のひとつである。薬物療法以外には,口腔ケア,リハビリテーション,食事・栄養療法,ワクチン接種などが再発予防策として挙げられる(詳細は別項を参照)。
▶てんかん発作,鎮静薬や抗精神病薬などの薬物過剰摂取,全身麻酔や重度の脳血管障害などに起因する意識障害が化学性肺臓炎のリスクであることは先ほど述べた通りであるが,意識障害の原因がてんかん発作,薬物過剰摂取や全身麻酔であれば再発予防策はとりやすい。一方で,脳血管障害などに起因する遷延性の意識障害は回復困難であることが多く,嘔吐の原因を考察し,その原因にできる限り介入していくことが望ましい。
▶先述したびまん性嚥下性細気管支炎も,誤嚥性肺炎の予防と同様に,嚥下機能に影響を与える薬剤の減量・中止を検討すべきである。慢性期における増悪予防にマクロライド系抗菌薬が有効であるという報告もある8)が,適正な投与方法についてのエビデンスはまだ出ていない。QT延長などの副作用,薬剤相互作用の観点と,本剤がキードラッグである非結核性抗酸菌症を除外できていない状況においては,安易なマクロライド系抗菌薬の投与は避けるべきである。
【まとめ】誤嚥性肺炎,化学性肺臓炎のリスクとなる因子には積極的に介入していくべきであるが,脳血管障害に起因する意識障害は介入が難しい。嘔吐の原因を考察しつつ介入していくべきである。
現場ではどうする
▶誤嚥性肺炎,化学性肺臓炎は,ACE阻害薬などの薬剤だけでなく,様々な方面から介入していく必要がある。医師のみならず様々な職種が協力して再発予防に努めるべき疾患である。
◀文献▶
1) Mandell LA, et al:N Engl J Med. 2019;380(7):651-63.
2) Bartlett JG, et al:Johns Hopkins ABX Guide:Diagnosis and Treatment of Infec-tious Diseases 2012. 3rd ed. Jones & Bartlett Learning, 2011.
3) 山中 晃, 他:日臨. 1978;36(6):2427-33.
4) Mendelson CL:Am J Obstet Gynecol. 1946;52:191-205.
5) Bynum LJ:Am Rev Respir Dis. 1976;114(6):1129-36.
6) Dragan V, et al:Clin Infect Dis. 2018;67(4):513-8.
7) Arai T, et al:Neurology. 2005;64(3):573-4.
8) Miyashita N, et al:J Am Geriatr Soc. 2016;64(3):665-6.































