お知らせ
感染症学[特集:臨床医学の展望2014]
感染症,予防接種に関する2013年の動向
2013年も様々な感染症の流行が話題になった。国内での最も大きな話題は,何と言っても風疹の大流行である。12年から始まった風疹の流行は13年になってさらに拡大し,同年の風疹累積報告数は1万4357例となり,12年の累積報告数2392例の約6倍となっている。13年の流行のピークは第19~22週であったと考えられ,第23週以降,週ごとの報告数はしだいに減少した。流行の中心はワクチン接種歴がないか不明の20~40歳代の成人男性であったが,ワクチン接種歴がないか不明の10歳代後半~40歳代の女性にもみられたため,先天性風疹症候群(CRS)の児が増加している。
海外に目を向けると,初めてヒトへの感染が報告された鳥インフルエンザA(H7N9)ウイルスによる感染症が話題となった。現在報告されている初発例の発症日は2013年2月19日であり,3月中旬までは散発的に,3月下旬~4月中旬までは継続して症例発症が報告され,4月下旬からは減少した。同年10月24日の時点で,幸いほとんど中国国内での流行であったが,30%以上の高い死亡率であること,限定的ではあるがヒト─ヒト感染が認められていたこと,分離されたウイルスの遺伝子にヒトへの親和性を高める変異が認められたことなどから,新たなパンデミックが起きる可能性があるとして問題となった。

カルバペネム耐性腸内細菌科(CRE)は,メタロ-β-ラクタマーゼなどのカルバペネム分解酵素(カルバペネマーゼ)を産生することにより,最強のβ-ラクタム系薬であるカルバペネム系薬にも耐性を示す腸内細菌科のグラム陰性桿菌である。キノロン系薬やアミノ配糖体系薬にも同時に耐性を獲得して多剤耐性化している場合が多く,これらの細菌による感染症が起きた場合,治療に使える抗菌薬がきわめて限られることから問題となっている。これまでも問題となっている多剤耐性緑膿菌や多剤耐性アシネトバクターと比較すると,大腸菌やクレブシエラなどの腸管内の常在菌であるため市中感染症の原因になりうること,腸管内に定着しやすい菌種であるため一度保菌すると容易には消失しないことなどから,感染制御上大きな問題を含んでいる。幸いこれまで国内での分離は少ないが,2013年3月に米国疾病予防管理センター(CDC)が警告を発するなど,米国を含む海外諸国では急速な広がりを見せている。
予防接種に関しては,2013年4月に予防接種法が改正され,国内の予防接種施策について中長期的に評価・検討する仕組みが誕生した。懸案であったヘモフィルス・インフルエンザ菌b型(Hib)ワクチンと肺炎球菌結合型ワクチン(PCV)が,子宮頸癌を予防するヒトパピローマウイルス(HPV)ワクチンとともに定期接種化されたことが最も大きなTOPICである。
予防接種施策について中長期的に評価・検討する仕組みとして,厚生科学審議会予防接種・ワクチン分科会と,その下に予防接種基本方針・政策部会,研究開発及び生産・流通部会,副反応検討部会の3つの部会が設置され,定期的にまた透明性をもって,予防接種/ワクチンで防げる疾病は予防することを基本的な姿勢として,科学的根拠に基づいて予防接種施策の推進について検討されている。その結果,わが国における予防接種施策についてはこれまでにはないスピード感をもって精力的な審議が行われている。またHibワクチン,PCVの普及により,小児におけるインフルエンザ菌b型および,肺炎球菌による細菌性髄膜炎や菌血症などの侵襲性感染症は著明に減少しつつある。
最も注目されるTOPICとその臨床的意義
TOPIC 1/風疹の大流行と先天性風疹症候群
2012~13年にかけての風疹の流行は,20~40歳代の成人男性を中心とした流行であった。女性でも男性よりは少ないものの,20歳代をピークとして10歳代後半~40歳代の妊娠出産年齢に多く認められた。患者の多くはワクチン未接種者で,流行に伴い先天性風疹症候群(CRS)の児が増加している。
この1年間の主なTOPICS
1 風疹の大流行と先天性風疹症候群
2 鳥インフルエンザA(H7N9)ウイルス感染症の流行
3 カルバペネム耐性腸内細菌科(CRE)による感染症
4 予防接種法の改正
5 Hib・肺炎球菌結合型ワクチンの導入による侵襲性インフルエンザ菌感染症および侵襲性肺炎球菌感染症の減少
TOPIC 1▶風疹の大流行と先天性風疹症候群
国立感染症研究所感染症疫学センターのまとめ1)によると,2013年の風疹累積報告数は1万4357例となり,12年の累積報告数2392例の約6倍となっている。13年の流行のピークは第19~22週であったと考えられ,第23週以降,週ごとの報告数はしだいに減少し第33週以降は2012年を下回っているが,それでも報告数が少なかった11年までと比べるとはるかに多い数値を示している。
これまで風疹は子どもの軽い病気と考えられてきたが,今回の流行は成人が中心で,ワクチン未接種あるいは接種歴不明の成人が全体の約90%を占めている。成人例が多いことを反映して,職場での感染拡大と家庭内への持ち込みが目立っている。流行の中心は20~40歳代の成人男性であるが,女性も男性より患者数は少ないものの,20歳代をピークとして10歳代後半~40歳代の妊娠出産年齢に多発している。これらの患者発生動向は,わが国における過去の予防接種施策と接種率にきわめてよく連動している。また合併症として風疹脳炎,血小板減少性紫斑病が成人でも多数報告されており,決して軽い病気と侮ることはできない。
風疹の最も重要な合併症は先天性風疹症候群(congenital rubella syndrome;CRS)である。妊娠初期に風疹ウイルスに感染した妊婦から生まれてくる赤ちゃんにみられる奇形症候群であり,白内障,先天性心疾患(動脈管開存,肺動脈狭窄など),難聴,精神運動発達遅滞などの徴候が特徴である。風疹を発症しなかった不顕性感染の妊婦からも生まれる可能性があり,2013年だけでも32例の報告があり2),今後さらに増加すると考えられている。
CRS児を生んだ妊婦の多くはワクチン接種歴がないか不明であったが,中には明らかな風疹含有ワクチンの接種歴があったり,まったく無症状であった妊婦も含まれていた2)。この点は,今後の対策を考える上できわめて重要な事柄である。CRSの子どもたちは,様々なハンディキャップを持つとともに,長期間にわたって風疹ウイルスを排出するため,医療機関のみならず家庭内や保育施設などでも感染拡大防止のための対策が必要となる3)。
風疹の流行は2~3年連続して認められることが多いことから,今後流行が繰り返されることが懸念される。風疹は不顕性感染があるため,その流行を抑えるには,ワクチン接種により多くの国民が免疫を持つことが重要である。
特に今回流行の中心となっている年齢層は,風疹に対する十分な免疫を持っていない世代と考えられ,この世代の人たちが免疫を持たない限り,今後もまた同じような流行が起きる可能性は十分に考えられる。抗体検査で十分な免疫のない人,証明された風疹の罹患歴がなく風疹含有ワクチンの接種歴がない,不明の人,もしくは1回のみの接種歴しかない人に対しては,風疹含有ワクチンの接種を行うことが推奨される。この場合,抗体検査で十分な免疫のない人,風疹の罹患歴がなく風疹含有ワクチン接種歴がない,もしくは不明の人に対しては2回のワクチン接種を,ワクチン接種歴が1回の人に対しては追加(1回)のワクチン接種を行うことが推奨される。すなわち,ワクチンで免疫をつける場合,2回の接種を原則とするべきである。
◉文 献
1) 国立感染症研究所:感染症発生動向調査. 風しん累積報告数の推移 2009~2013年(第1~52週). 2014年1月7日現在.
[http://www0.nih.go.jp/niid/idsc/idwr/diseases/rubella/rubella2013/rube13-52.pdf]
2) 国立感染症研究所:感染症発生動向調査. 先天性風しん症候群(CRS)の報告. 2014年1月29日現在.
[http://www.nih.go.jp/niid/ja/rubella-m-111/2014-01-12-07-59-09/700-idsc/4352-rubella-crs-20140129.html]
3) 伊東宏明, 他:感染症週報(IDWR). 2013;15 (35):7-9.
TOPIC 2▶鳥インフルエンザA(H7N9)ウイルス感染症の流行
初めてヒトへの感染が報告された,鳥インフルエンザA(H7N9)ウイルスによる感染症が話題となった1)2)。現在報告されている初発例の発症日は2013年2月19日であり,3月中旬までは散発的に,3月下旬~4月中旬までは継続して症例発症が報告され,4月下旬からは減少した。同年10月24日の時点で,中国本土および台湾(1例のみ)から137例が報告されている(浙江省48例,上海市33例,江蘇省28例など)1)2)。このうち45例が死亡し,死亡率は32.8%と高かった。ほとんどの症例は中国国内の症例であり,台湾で1例あるが,この1例も中国本土からの帰国者であった。年齢の中央値は61歳(4~91歳),性別は男性が69%と多く,多くの症例が何らかの基礎疾患を有していた。発熱と咳の症状が最も多く認められ,確定例の多くが肺炎球菌に罹患し,最もよくみられた所見は両側性のすりガラス状陰影と浸潤影で,その71%が急性呼吸促迫症候群(acute respiratory distress syndrome;ARDS)を発症していた。現在も死亡率は20%前後と高いが,鳥インフルエンザA(H5N1)ウイルスの60%よりは低い。
ヒトへの感染源としてはニワトリが疑われており,流行地域では,生きた鳥の市場を閉鎖する措置がとられた。鳥インフルエンザA(H7N9)ウイルスはヒトに対しては強い病原性を発揮するが,鳥に対しては低病原性であるため健康と思われる鳥からウイルスが検出される例もある。獣疫学的な対策は容易ではなく,鳥に対して高病原性を発揮する鳥インフルエンザA(H5N1)ウイルスの場合のような封じ込めは困難である。また限定的ではあるが,ヒト─ヒト感染が認められていたことも報告されている1)2)。ヒトから分離されたウイルスの遺伝子には,ヒト型レセプターへの結合能が高くなった変異や,RNAポリメラーゼの至適温度を鳥の体温である41℃から哺乳類の上気道の温度である34℃に低下させるような変異がみられている3)。いずれもヒトへの親和性を高める変異であることから,新たなパンデミックが起きる可能性があるのではないかと警戒されている。
鳥インフルエンザA(H7N9)ウイルス感染症に対する治療は,基本的にはほかのA型インフルエンザウイルスと同様,ノイラミニダーゼ阻害薬による早期治療でよいと考えられるが,ノイラミニダーゼ阻害薬に対して感受性の低下した株が分離されており,今後注意していく必要がある。この問題に関連して,ノイラミニダーゼ阻害薬とはまったく異なる作用機序のRNAポリメラーゼ阻害薬であるファビピラビルに対して,最近限定的な承認が与えられた。催奇形性があるため,その使用にはかなり強い制限がつくことになるであろうが,今後ノイラミニダーゼ阻害薬に耐性を示す新型インフルエンザの流行があった場合に使用できる可能性がある。
また日本では,中国での鳥インフルエンザA(H7N9)ウイルス感染症の発生を受けて,「鳥インフルエンザ(H7N9)を指定感染症として定める等の政令」(平成25年政令第129号),「感染症の予防及び感染症の患者に対する医療に関する法律施行令の一部を改正する政令」(平成25年政令第130号),「検疫法施行令の一部を改正する政令」(平成25年政令第131号)などが2013年4月26日に公布された。それに伴い,13年5月2日付の厚生労働省通知により,38℃以上の発熱および急性呼吸器症状があり,症状や所見,渡航歴,動物との接触歴などから鳥インフルエンザA(H7N9)が疑われると判断した場合,保健所への情報提供を行い,保健所との相談の上,検体採取(喀痰,咽頭拭い液など)を行うこととなった。
◉文 献
1) Li Q, et al:N Engl J Med. 2014;370(6): 520-32.
2) China CDC:Diagnostic and treatment protocol for human infections with avian influenza A(H7N9)(2nd edition, 2013).
[http://www.chinacdc.cn/en/research_ 5311/Guidelines/201304/t20130425_ 80443.html]
3) Watanabe T, et al:Nature. 2013;501 (7468):551-5.
TOPIC 3▶カルバペネム耐性腸内細菌科(CRE)による感染症
カルバペネム耐性腸内細菌科(carbapenem-resistant Enterobacteriaceae;CRE)は,メタロ-β-ラクタマーゼ(metaro-β-lactamase)などのカルバペネム分解酵素(カルバペネマーゼ)を産生することにより,β-ラクタム系薬の中では最も抗菌スペクトルが広く強い殺菌力を有しているために切り札として位置づけられている,カルバペネム系薬にも耐性を示す腸内細菌科のグラム陰性桿菌である。CREはキノロン系薬やアミノ配糖体系薬にも同時に耐性を獲得して多剤耐性化している場合が多く,これらの細菌による感染症が起きた場合,治療に使える抗菌薬がきわめて限られてくることから,問題となっている。
これまでも問題となっている多剤耐性緑膿菌や多剤耐性アシネトバクターと比較すると,大腸菌やクレブシエラなどの腸管内の常在菌であるため市中感染症の原因になりうること,腸管内に定着しやすい菌種であるため,一度保菌すると容易には消失しないことなどから,感染制御上より大きな問題を含んでいる。幸いこれまで日本国内での分離は少ないが,2013年3月にCDCが警告を発する1)など,米国を含む海外諸国では急速な広がりを見せているため,注意が必要である。
カルバペネマーゼにはKPC型,GES型などのクラスAβ-ラクタマーゼ(ペニシリナーゼ型β-ラクタマーゼ),IMP型,VIM型,NDM型などの酵素の活性中心に金属分子(Zn)を保有するメタロ-β-ラクタマーゼ(クラスBβ-ラクタマーゼ),OXA-48,OXA-181などのクラスDβ-ラクタマーゼ(OXA型β-ラクタマーゼ;オキサシリンも分解するペニシリナーゼ型β-ラクタマーゼ)などがある。
CREは日常検査での薬剤感受性試験ではカルバペネム系薬に耐性と判定されない場合があること,カルバペネマーゼ非産生であるAmpCの産生量増加や外膜透過性の低下によりカルバペネム系薬に耐性を獲得した株の鑑別が困難であることなど,日常検査での検出が難しいため注意が必要である。第3世代セファロスポリン耐性の腸内細菌科グラム陰性桿菌を検出した場合は注意して鑑別を進める必要がある。また,医療関連施設内での伝播を防ぐには,CREを早期に検出し適切な感染防止対策を実施することが重要である。そのためには,幸いにしてこの耐性菌の広がりがない日本では,海外での治療歴,入院歴のある患者に対してCREや他の問題となる耐性菌(バンコマイシン耐性腸球菌,多剤耐性緑膿菌,多剤耐性アシネトバクター)を念頭に置いたスクリーニングを行うことが1つの手段として有用である2)3)。
◉文 献
1)CDC:MMWR Morb Mortal Wkly Rep. 2013; 62(9):165-70.
2)鈴木里和, 他:IASR. 2013;34(8):238-9.
3)荒川宜親:検と技. 2013;41(9):750-1.
TOPIC 4▶予防接種法の改正
2013年4月に予防接種法が改正され,国内の予防接種施策について中長期的に評価・検討する仕組みが誕生した。また,懸案であったヘモフィルス・インフルエンザ菌b型(Hib)ワクチンと肺炎球菌結合型ワクチン(PCV)が子宮頸癌を予防するヒトパピローマウイルス(HPV)ワクチンとともに定期接種化された。
予防接種施策について中長期的に評価・検討する仕組みとは,厚生科学審議会予防接種・ワクチン分科会と,そのもとで実務的な作業を行う予防接種基本方針・政策部会,研究開発及び生産・流通部会,副反応検討部会の3つの部会である(図1)1)2)。予防接種基本方針・政策部会では,予防接種の総合的な推進を図るための基本計画についての調査審議を,研究開発及び生産・流通部会では,開発優先度の高いワクチンに関するニーズ,開発,供給,ワクチンの生産・流通体制のあり方および個別ワクチンの需給状況・価格に関する調査審議を,副反応検討部会では,副反応報告などに基づく定期接種ワクチンの有効性,安全性の再評価についての調査審議を,それぞれ定期的に行っている。厚生科学審議会予防接種・ワクチン分科会は各部会で審議された案件を審議し,予防接種施策全般について中長期的な課題設定のもと,科学的な知見に基づき総合的・恒常的に評価・検討を行い,厚生労働大臣に提言する。厚生労働大臣は分科会で出された結論の具体化に努めなければならない。
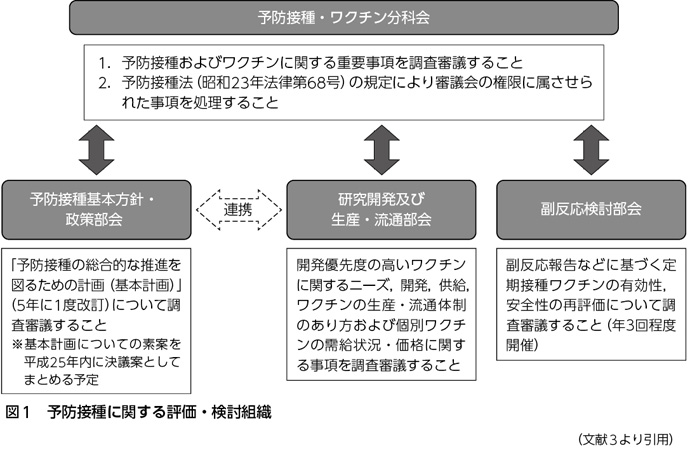
分科会と各部会では,定期的にまた透明性をもって,予防接種/ワクチンで防げる疾病は予防することを基本的な姿勢として,科学的根拠に基づいて予防接種施策の推進が検討されており,その結果として,わが国における予防接種施策はこれまでにはないスピード感をもって審議されている。
◉文 献
1) 岡部信彦:小児科. 2013;54(12):1583-92.
2) 第1回厚生科学審議会予防接種・ワクチン分科会配付資料.
[http://www.mhlw.go.jp/stf/shingi/2r98520000030o0g. html]
3) 第12回厚生科学審議会 資料.
[http://www.mhlw.go.jp/stf/shingi/ 2r9852000002utwd. html]
TOPIC 5▶Hib・肺炎球菌結合型ワクチンの導入による侵襲性インフルエンザ菌感染症および侵襲性肺炎球菌感染症の減少
2013年4月の予防接種法改正により,Hibワクチン,PCVがHPVワクチンとともに定期接種化された。またPCVについては,当初導入されていた7価PCVが同年11月から13価PCVに変更され,カバーできる血清型が増加した。HibワクチンとPCVの有効性については,既に先行して導入が進んでいる欧米で実証されており,定期接種として導入された諸国では,5歳未満での侵襲性インフルエンザ菌感染症および侵襲性肺炎球菌感染症が激減している1)2)。わが国では,Hibワクチンが08年12月,PCVが10年2月からそれぞれ導入され,10年11月からは任意接種ではあるが,公費助成が行われるようになった。そのため,HibワクチンとPCVの乳幼児に対する接種率は11年から増加し,13年の定期接種開始前に既に80%近くなっていたものと思われる。その結果,わが国でも12年にはインフルエンザ菌あるいは肺炎球菌による侵襲性感染症は急激に減少しつつある(表1)3)。
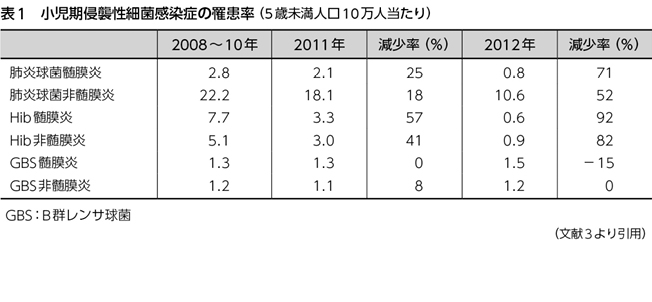
PCVに関しては,その感染予防効果はワクチンに含まれる血清型(7価PCV:4,6B,9V,14,18C,19F,23F。13価PCV:7価PCVに含まれる血清型+1,3,5,6A,7F,19A)に対して発揮されるため,ワクチン血清型による侵襲性感染症は著明に減少するが,それ以外の血清型による侵襲性感染症はなくならない。先行して7価PCVの接種が開始された米国では,7価ワクチンに含まれない血清型19Aによる侵襲性感染症が03年頃から増加して問題となっていたが,10年の13価PCV導入以降は,血清型19Aを含む7価ワクチンに含まれず13価ワクチンに含まれる血清型による侵襲性感染症は減少傾向にある2)。わが国では,PCVの普及とともに,米国と同様に血清型19Aなどの7価ワクチンに含まれず13価ワクチンに含まれる血清型による侵襲性感染症の増加が認められる以外に,15A,15C,22Fなどの13価ワクチンにも含まれない血清型による侵襲性感染症も増加傾向にある。わが国でも13価PCVが導入されたため,今後の血清型の変化が気になるところである。
◉文 献
1) CDC:MMWR Morb Mortal Wkly Rep. 1996;45(42):901-6.
2) Pilishvili T, et al:J Infect Dis. 2010;201(1):32-41.
3) 菅 秀, 他:IASR. 2013;34(3):62-3.














































