お知らせ
NAFLD/NASHを合併した糖尿病,脂質異常症,高血圧の治療

NAFLD/NASHは,肥満や生活習慣病を基盤に発症し,肥満の急増により最も頻度の高い肝疾患となった。NAFLD/NASHとインスリン抵抗性は悪循環を呈し,全身疾患としてとらえる必要がある
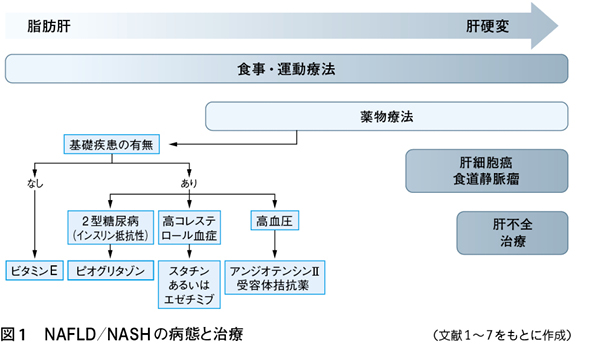
NAFLD/NASHの治療の基本は食事と運動療法による体重コントロールである。糖尿病合併例ではインスリン抵抗性改善薬が第一選択だが,インクレチン関連薬やSGLT2阻害薬の効果が集積されてきている。脂質異常症や高血圧合併例では積極的に治療を行う

1. NAFLD/NASHとは
脂肪肝はアルコール性脂肪肝と非アルコール性脂肪性肝疾患(non-alcoholic fatty liver disease:NAFLD)に大別される。NAFLDは,アルコール性肝障害をきたすほどの飲酒歴のない全脂肪肝の総称で多彩な病態を包含するが,多くは肥満やメタボリックシンドロームなどのインスリン抵抗性を基盤に発症する。飽食の時代を迎えたわが国では,肥満やメタボリックシンドロームが急増し,その肝病変であるNAFLDは最も頻度の高い肝疾患となり,その対策が急務となった。NAFLDとインスリン抵抗性は悪循環を呈し,全身疾患としてとらえる必要がある。NAFLDは,病的意義のほとんどない非アルコール性脂肪肝(non-alcoholic fatty liver:NAFL)と壊死炎症性変化を伴い,肝硬変や肝細胞癌に進行しうる非アルコール性脂肪肝炎(non-alcoholic steatohepatitis:NASH)からなる。NASHは肝組織学的に診断されるため,日常臨床ではNAFLDとして扱われる。NAFLD/NASHを合併した糖尿病,脂質異常症,高血圧の治療を考える上で,本疾患の病態と治療の理解が大切である。本稿では,NAFLD/NASHの病態と治療の原則,NAFLD/NASHを合併した糖尿病,脂質異常症,高血圧の治療に関して概説する。
2. NAFLD/NASHの病態
NAFLDとは,①肝組織あるいは画像診断で脂肪肝を呈する,②非アルコール性である(純アルコールで男性30g/日,女性20g/日以上の飲酒量でアルコール性肝障害を発症しうるので,NAFLDの飲酒量はそれ未満となる),③NAFLD以外の肝疾患を除外する,の3項目を満たすものである1)~6)。なお,純アルコールでほぼ20~30gに相当するのは,日本酒1合,ビール中瓶1本,ウイスキーダブル1杯,ワイングラス2杯で,これ未満の飲酒は健康的な飲酒と定義されている。NASHの定義は,NAFLDのうち,肝組織でsteatohepatitisを呈する症例である。
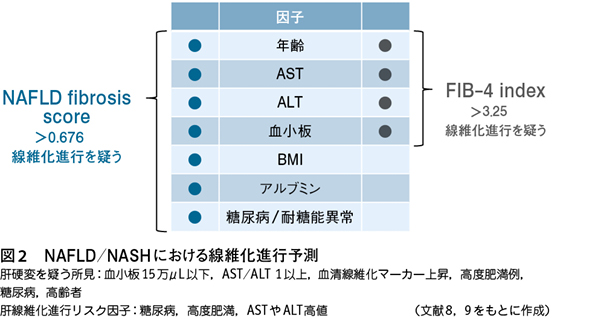
わが国の成人健康診断受診者におけるNAFLDの頻度は,男性では30~40%,女性では10~20%である。肥満,糖尿病ではその有病率は高く,高度肥満例では90%以上の症例,糖尿病では約50%以上の症例でNAFLDと診断される。予後は,線維化の重症度で規定され,徐々に進展し肝硬変に至る。肝硬変に進行するまで自覚症状はない。肝硬変では,食道静脈瘤,肝不全,肝細胞癌を合併してくるため,定期的な胃内視鏡検査や画像検査が必要となる(図1)1)〜7)。脂肪肝の血清診断マーカーはなく,超音波検査が簡便で脂肪肝診断に広く用いられている。血液検査では,ALT優位のトランスアミナーゼ上昇が特徴であるが,約20%は正常値を示し注意を要する。肝硬変では,トランスアミナーゼの上昇は軽度となり,ASTが優位となる。また,門脈圧亢進症により血小板数は低下する。線維化進行のリスク因子は,年齢,高度肥満,糖尿病などである。線維化重症度診断は,血清線維化マーカー,血小板15万μL以下,NAFLD fibrosis scoreやFIB-4 indexが有用である。なお,スコアリングはインターネットにアクセスすると自動計算される(図2)8)9)。
自然経過は,改善20~30%,悪化30~50%,不変40~50%で,肝硬変進行前のNAFLD/NASHでは心血管イベントや悪性腫瘍が死因の第1位となる。NAFLD 100例のうち,肝関連死は約1例と推計されている10)~12)。しかし,NAFLD全体から見た肝関連死は稀であるが,成人の20~30%の有病率を考えると,将来肝硬変や肝細胞癌の病因の主体となることは十分に予測される。NASH肝硬変では病態が改善することは稀で,5年肝細胞癌発がん率は約10%,5年生存率は約75%で,死因は肝関連死が約80%となる13)~15)。

残り5,387文字あります
会員登録頂くことで利用範囲が広がります。 » 会員登録する













































