お知らせ
COVID-19罹患後症状(Long COVID)の診断・治療・日常生活のアドバイス─ME/CFSの診療経験から学ぶ[学術論文]

2. COVID-19罹患後症状(PCC)とは
1 定義
急性期の症状を脱しても様々な症候が残存している患者の病態については,しばらく呼称や定義が入り乱れていたが,WHOは2021年10月にpost COVID-19 condition(PCC)と呼称し,表1のように定義した3)。厚生労働省の新型コロナウイルス感染症 診療の手引き(別冊)罹患後症状のマネジメント編集委員会では「COVID-19罹患後症状」の呼称を提案した4)。以下,本稿では「COVID-19罹患後症状」を「PCC」と記載する。


2 疫学
入院を要さない軽症のCOVID-19の場合でも何らかの症候が遷延することは多く,その症候は急性期の重症度と必ずしも相関しない5)6)。また,半数以上(50〜76%)の患者で急性期にはなかった症状が出現したり,いったんは改善した症状が再燃したりしている3)。現在の日本における患者数〔累計陽性者数3300万人超,死亡者数7万人超(2023年2月25日時点)〕に基づいて,最も低い頻度で単純計算(COVID-19患者の10%がPCCに罹患し,その10%がME/CFSに至る)しても,今後約30万人超のME/CFS患者の発生が予測される。
3 症候および経過
筆者らが現在主として外来で診療している,入院を要さず自宅待機やホテル療養で急性期を経過した患者の場合は,多くが全身倦怠感,神経学的症候〔認知機能(注意,集中力,記憶)障害,平衡障害,感覚障害(味覚障害,嗅覚障害など),自律神経障害(起立性頻拍症など)〕,種々の疼痛(頭痛,関節痛,筋肉痛など)を主訴に,それに加えて患者によってその他の様々な症候を呈している。
文献的には全身倦怠感,呼吸困難感,味覚・嗅覚障害が頻度の高い症候として報告されているが5)〜8),その他の症候として,精神的症候(睡眠障害,抑うつ症状,不安感など),呼吸器系,循環器系,消化器系,皮膚症状など,全身にわたるきわめて多彩な症候がみられる9)。自験例の症候の頻度を図1に示す。
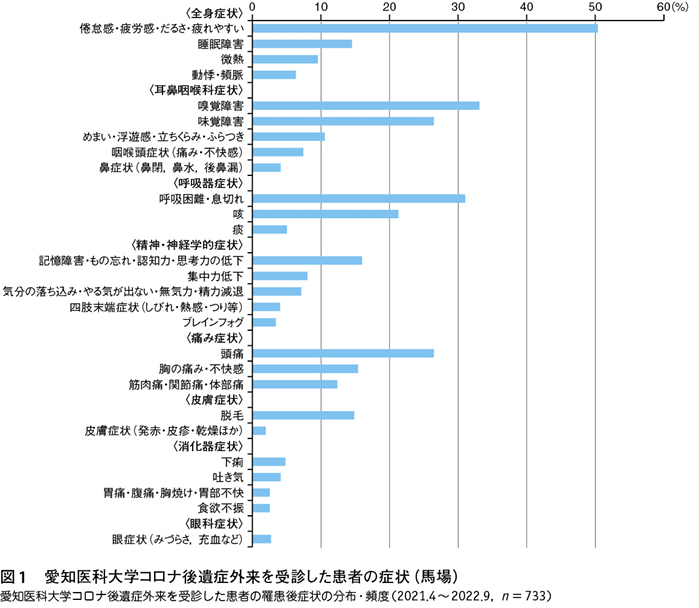
これらの症候は,多くの場合は12週以内に改善するが5),12週以上遷延する頻度は10~65%と報告によってかなり幅がある9)。症候が長引いてME/CFSと診断されるに至る患者は10%程度と見積もられているが1),これはEBV(Epstein–Barr virus)感染後の患者がME/CFSの診断基準を満たす割合とほぼ同様である10)。
4 病因仮説
このPCC患者の病因については,様々な“感染後の原因不明病態”に共通するものであるとの考え方も提唱されている10)。この論文では,PCCの病因として,少なくとも4つの仮説が提唱されている。様々な症候の原因として血管内皮障害が示唆されているが11),それは以下の4つの仮説のいずれかの結果ではないかと考えられている10)。
①ウイルスないしウイルス断片などによる炎症の持続
残存しているウイルスないしはウイルス断片(viral RNAなど)が病原体関連分子パターン(pathogen-associated molecular patterns:PAMPs)となって自然免疫を活性化し,さらには,これらの物質がTリンパ球やBリンパ球を活性化し,慢性的な炎症が続いていく。
②自己免疫反応
急性感染症後には,制御性Tリンパ球の機能が破綻し自己抗体が産生されることが知られているが,COVID-19罹患後にも様々な自己抗体が産生されていることが報告されている12)。また軽症ないし無症状のPCCと自己免疫疾患のいずれも女性に発生頻度が高いことは,自己免疫反応の可能性を考えさせる。
③急性感染症による細菌叢や潜在ウイルスの攪乱・再活性化
急性感染症とその後の免疫反応によって,体内の細菌叢(腸内細菌叢など)の変化や潜在ウイルスの再活性化などにより遷延する炎症が惹起されている可能性がある。
最近の研究ではCOVID-19罹患時の血中のEBVの存在がPCCの危険因子のひとつであることが示唆されている13)。
④急性期の各種臓器障害の残存
最後に,急性感染症とその後の免疫反応によって惹起された全身の様々な臓器障害が,完全に修復されることなく経過しているという可能性がある。この経過は重症患者に多いことが考えられる。












































