お知らせ
[緊急寄稿]COVID-19における薬剤治験のあり方─移植感染症学の視点からみたCOVID-19[第3章]

たかはし こうた●1948年生。新潟大学医学部卒業後,東京女子医科大学を経て95年,新潟大学医学部泌尿器科教授。2010年新潟大学医歯学総合病院総括副院長,日本臨床腎移植学会理事長,日本臓器移植ネットワーク理事などを歴任,ABO血液型不適合腎移植を日本で初めて成功,2012年度日本医師会医学賞,文部科学大臣2014年度科学技術賞を受賞した
Point
治験における被験者の母集団を決定することは,その治験にとってきわめて重要な前提条件である。
ウイルス感染症,特にCOVID-19に対する被験者の母集団の選定方法は,従来の細菌感染症のそれとは異なる。
COVID-19では,抗ウイルス薬と免疫抑制・抗炎症作用の両方の効果を兼ね備えた合剤の開発を提案したい。
1. COVID-19の最近の動向とその話題
第1章では新型コロナウイルス感染症(COVID-19)の流行を抑えるための能動的解決策について提案し,第2章では厚生労働省の「新型コロナウイルス感染症(COVID-19)診療の手引き」にいち移植医の立場から率直な意見を述べた。
今回は,読者からCOVID-19に関する治験のあり方について明らかにしてほしいとの要望があり,第3章としてCOVID-19の薬剤治験を取り上げる。
おおかたの国民は,オリンピックの開催に懐疑的で消極的であったが,東京都,政府,特にJOC(日本オリンピック委員会)はCOVID-19の流行の有無にかかわらず,その開催に執念を燃やしていた。1964年の東京大会では,先の太平洋戦争で焦土と化したわが国の復興と再生を全世界にアピールするため,ギリシャからの聖火リレーも47都道府県を回り,明るいニュースとして取り上げられたが,2021年の今大会では感染を拡大させるのではないかと暗雲が漂っていた。
国民に十分な説明がないまま,代わり映えしないロックダウンまがいの「緊急事態宣言」や「まん延防止等重点措置」をたびたび発出するので,政府が実施する政策に対してイソップ童話の狼少年と同じで,遺憾ながら,その効果は繰り返せば繰り返すほど漸減している。
2. 能動的政策に転換すべき
事情はどうであれオリンピックの開催は決定事項であった。そして開催したのだから,開催終了後の対応を含め,今まで実施してきた受動的政策から一刻も早く別れを告げるべきである。そして新たな政策として,きわめてシンプルな能動的政策,すなわちCOVID-19のウイルス検査陽性時の不顕性感染から顕性感染症発症前後までの期間が患者のウイルス量が最も多い時期であるので,これらの患者に積極的に経口抗ウイルス薬を服用させる方針に180度大きくかじ取りを変えるべきである1)〜7)。そうすれば,本人の治療はもちろんのこと,感染源を抑えることができる。このような簡単な政策も実行できなければ,わが国は世界でも類をみない多種変異株をそろえた動物園,すなわちウイルスの巣窟になってしまう。そしてさらに世界中の人々に「自ら招いたバイオテロである」と話題の種になるのが落ちである。
3. 細菌感染症とウイルス感染症における病期分類の相違
治験における被験者の母集団を決定することは,その治験にとってきわめて重要な前提条件である。
細菌感染症では,重症化して病態が変わっても,全期間を通してその原因は細菌であるので,一定の条件を満たす「全期間」の患者を治験薬の被験者として選ぶことができる。それと同じように,COVID-19の薬剤治験においても,全期間の患者を被験者として選定することは大きな過ちである。この最初のつまずきが治験結果に重大な結果をもたらすとは誰も気づいていない。ただ闇雲に実薬群と偽薬群の2群比較試験を実施し,統計学的に有意差を求め,有意なものはエビデンス有りとした。
さらにその結果を論文化し,インパクト・ファクターの高い雑誌に掲載されるとより高く評価される。まさか誰もがそのような権威ある雑誌に掲載された論文に間違いがあるとは露知らず,十分に検証もせず,ただひたすらお上のしたことには間違いのないものと信じ込んでしまう。それがさらにエスカレートして各学会のガイドラインや厚労省の「新型コロナウイルス感染症(COVID-19)診療の手引き」などに引用され,医療界に浸透していく。この連鎖はどうにも止まらない8)〜15)。
私はCOVID-19と細菌感染症ではその病源体に対する生体防御機能の反応の相違から病期分類が異なることを指摘してきた1)〜7)。そうであれば薬剤治験における被験者の母集団の扱いも,それに沿って扱わなければいけないが,COVID-19の薬剤治験では相変わらず,細菌感染の病期分類を踏襲している。
そもそも細菌感染の病期分類に基づいて,ウイルス感染症の治験をしても予想していた結果が得られないのは当然である。そこで,一般細菌感染症とウイルス感染症,特にSARS-CoV-2による感染症(COVID-19)の病期分類をもう一度復習してみよう。
4. 病期分類は感染症の要
細菌感染症とウイルス感染症を患者の病原体(数)とそれによってもたらされる病態と臨床経過に沿って病期分類してみると,その大きな相違が理解できる2)7)。
まず,一般の細菌感染症の病期分類は,下記のように不顕性感染と顕性感染症の2期に分類できる。そして,その原因は全期間を通して細菌である(表1,図1)。

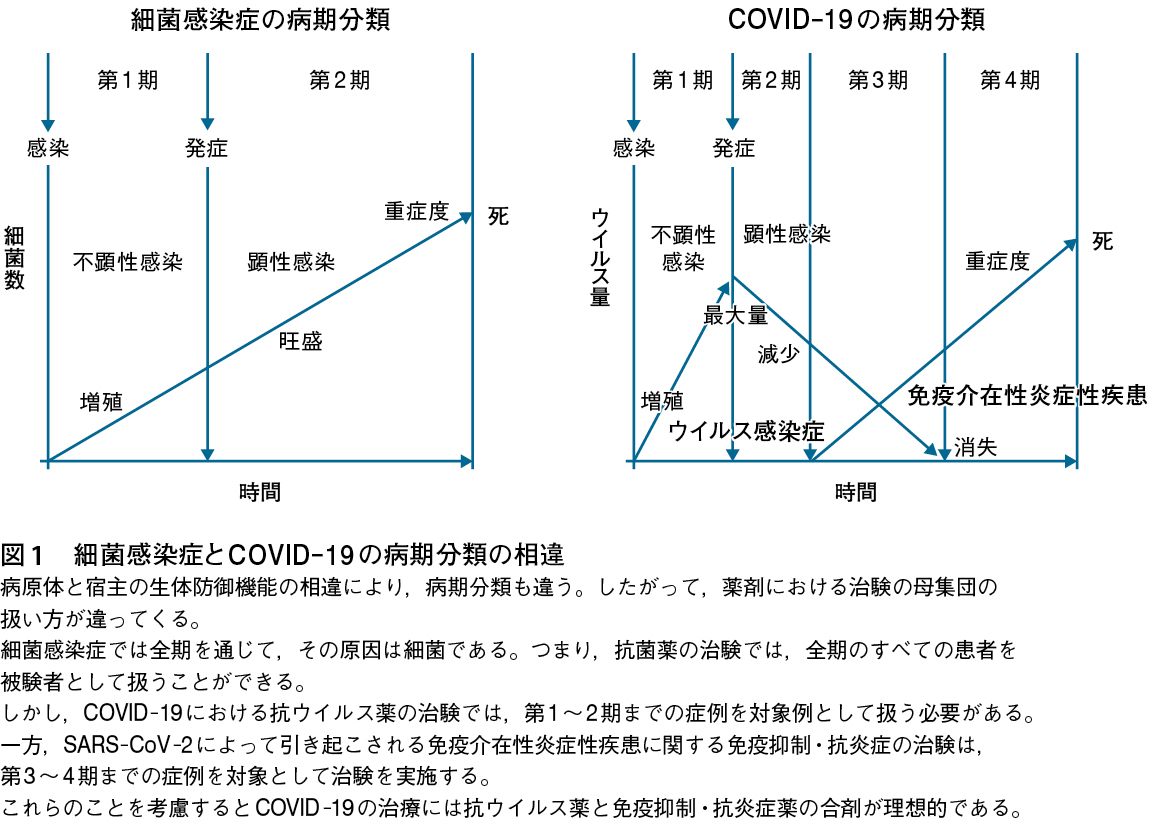
一方,COVID-19を臨床経過と病状の進行度に沿って病期分類してみると,以前から報告しているように表2,図1のように4期にわけられる2)7)8)。病態の進行度に応じてその原因がウイルスから宿主の生体防御機能(自己免疫)に移行している。
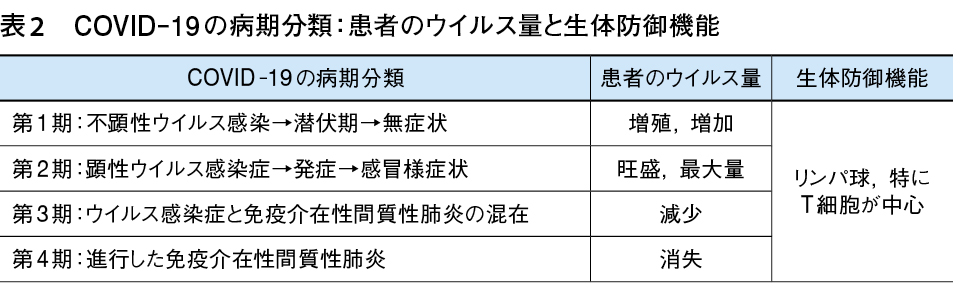
この病期分類でウイルス量に注目していただきたい。病態が進行して患者の病状が悪化していくに従ってウイルス量が減少,または消失している。
5. 細菌とウイルス,両者を迎え撃つ生体防御機能の相違とは
この両感染症を比較してみると,第1期は同様な病状であるが,それ以降ではまったく異なる病態である。その相違はそれを迎え打つ生体防御機能の違いによるものである。
細菌感染では,局所に感染を受けると血液から白血球の一種である好中球が遊走して食作用により細菌を貪食し,やがてその役割を終え膿瘍となる。好中球はリンパ球のような強靭な後ろ盾はいない。したがって,ウイルスのような間質性肺炎の形態を取る病態は発症しづらい。
それに対して,ウイルス感染では,迎え撃つ細胞は,白血球でもリンパ球がその本体であり,その背後には計り知れない大きな免疫機構が後ろ盾として立ちはだかっており,これが諸刃の剣で後にあだとなって重症化を招くことになる。
ウイルスは周知の通り,細菌と異なり,宿主の細胞に寄生しなければ生き残れない。世間一般では細菌もウイルスも微生物の一種として捉えられているが,宿主の生体防御機能の視点からみれば,ウイルスは細菌のような微生物ではなく,抗原と考えたほうがよい。先に述べたように迎え撃つのはリンパ球であり,その後ろに控えている免疫機構が密接に連携して働き,ウイルスに感染した上気道や肺胞の上皮細胞を排除し,修復しようとする。
COVID-19で特に重症化する例では,一言で,「急速に移りゆく一連の病態」,すなわち,一般の単なるウイルス感染症から始まる。やがて宿主における生体(免疫)防御機能の急激な高まりにより,サイトカインが放出され,ウイルスが消滅してても,その歯止めがかからず,サイトカインが異常に放出されるサイトカイン・ストームが発生して,自己の肺組織に障害を与える免疫介在性炎症性疾患(acute immune-mediated inflammatory disease)に変貌していく(図2)2)〜7)。
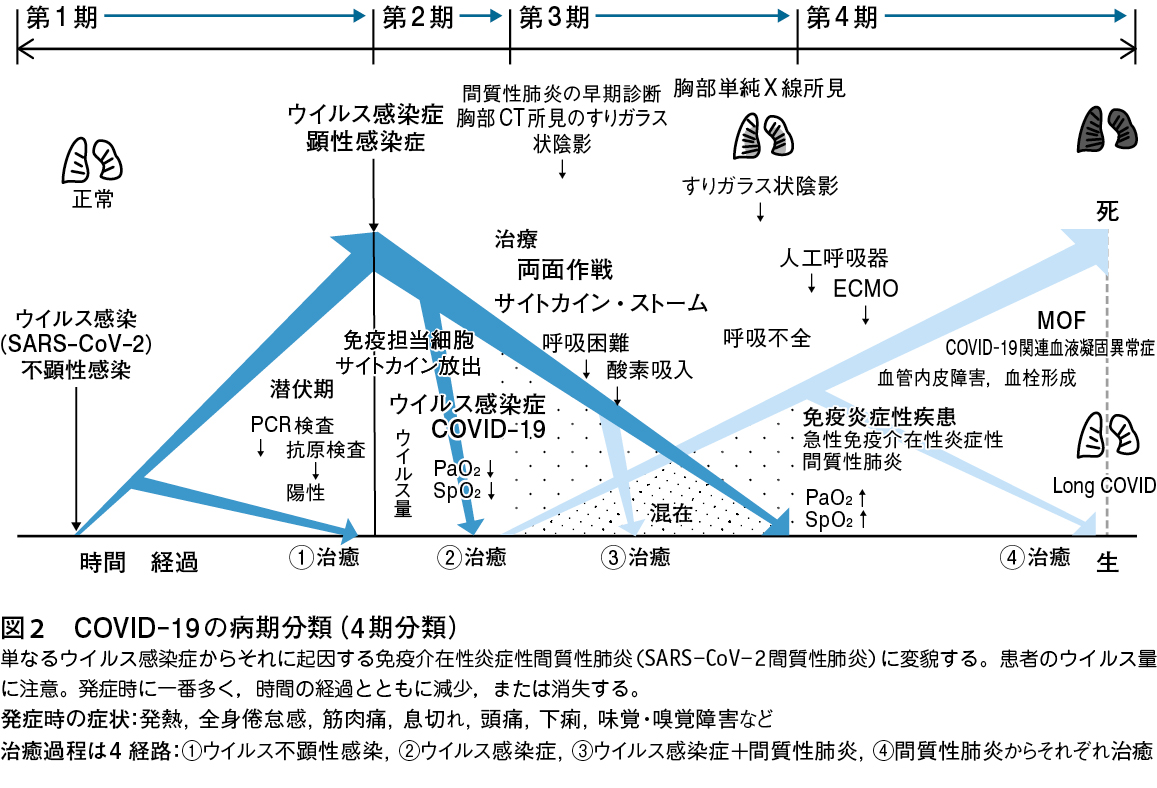
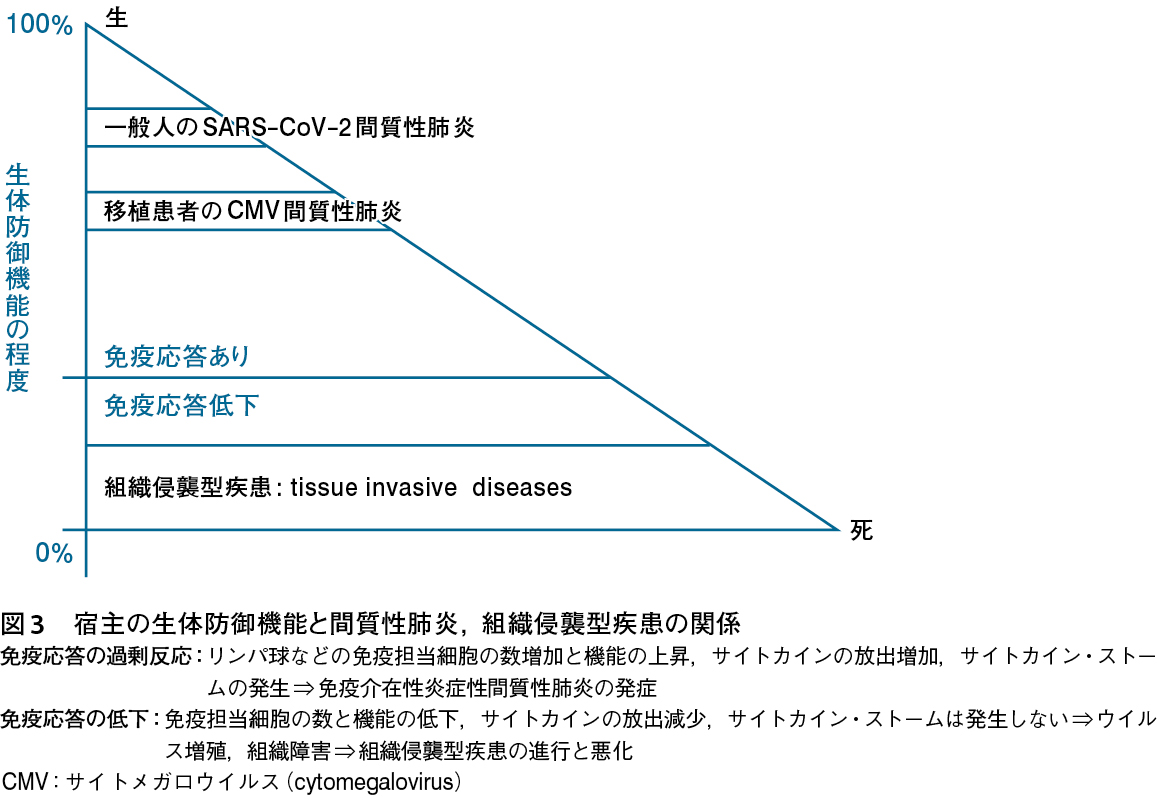
この「サイトカイン・ストーム→間質性肺炎」の一貫したパターンは,SARS-CoV-2に特有な病態ではなく,他のウイルス感染症でも宿主の生体防御機能との相関関係がある閾値に達したときに同じように発症する(図3)2)。
本来,我々が持っている免疫機構は感染症を治癒することが目的であるが,重症例では,それを通り越して自己の組織に障害を与える免疫介在性炎症性疾患,または症候群(immune-mediated inflammatory disease or syndrome)に変貌しており,この病態は広義の自己免疫疾患(autoimmune disease)である。また,細胞性免疫からみれば,その主体はTリンパ球関連型炎症性疾患(T-cell mediated inflammatory disease)であり,自己抗原と同種抗原の相違はあるものの,臓器移植の急性拒絶反応(acute rejection reaction)と同様な免疫炎症性反応である。したがって,その反応にはステロイドのような免疫抑制薬や抗炎症薬が有効であり,さらに早期にこれらの薬剤を投与すれば,その効果はきわめて高い。間質性肺炎でも拒絶反応でも重症化して“できあがって”からこれらの薬剤を投与しても後の祭りである。
厚労省の「新型コロナウイルス感染症(COVID-19)診療の手引き 5.3版」に従って治療をしていると,推奨されている治療は対症療法であるので,その目的が定まらず,その結果,薬剤の投与の時期が遅くなり,最終的に寛解率が低くなる。この手引きを作成した編著者らはそのことに早く気づくべきである。気づいたとしても余裕と柔軟性の頭脳がなければ,権威としてプライドが許せなく今さら変更はしないだろう。筆者はそれに対してあまり期待していない。しかし,真理はただ一つ,歴史が後ほど証明すると確信する。
6. ウイルス感染症における治験のあり方
(1)母集団の扱いに注意─それ次第では治験が無効
ウイルス感染症の治験が,細菌感染症と大きく異なることを理解していただくことがきわめて大切であるので,長々と回りくどい説明をしてきた。図1の病期分類をみながら,ウイルス感染症の薬剤治験のあり方について検討を加えたい。
細菌感染症では,第1期から第2期までの全期を通じて,疾患の原因は細菌によるもので,重症化しても変わらない。したがって,抗菌薬の治験では,全期の条件に合う症例を同一母集団としてエントリーできる。しかし,これはCOVID-19には当てはまらない。
COVID-19においては,第1~2期(前期)まではウイルス感染症,第3~4期(後期)では免疫介在性炎症性疾患が主体である。その原因は,第1期ではウイルスだが,第4期では自己免疫である。すなわち,第1期と第4期ではまったく異なった範疇の疾患と考えるべきである。したがって,抗ウイルス薬の治験では,第1期と第2期の発症前後の症例,少なくとも前期の症例を集めて母集団として扱わなければ評価できない。なぜならば,発症(顕性感染症)前後がウイルスの増殖が一番旺盛で,その量も多く,経過とともに漸減に転ずるからである。ほとんどの患者はこの時点で治癒していくが,なかには重症化していく。そして第4期では患者のウイルスは消退している17)〜19)。
一方,免疫抑制薬や抗炎症薬の効果をみる治験では,早期診断が可能な胸部CT検査で所見としてすりガラス状陰影が発見された時点,すなわち患者自身の免疫能が高まり始めていく第3期後半からの症例を対象に実施しなければいけない。
また,逆の発想としてこれらの理由からCOVID-19では,抗ウイルス薬と免疫抑制・抗炎症作用の両方の効果を兼ね備えた合剤の開発を提案したい。そうすれば全期間の症例を母集団として扱うことができる2)。
先にも述べたが,治験の結果が,いくらインパクト・ファクターが高い雑誌に掲載されていても,治験の前提条件の扱い方が曖昧であれば,統計学的に有意差が得られた結果と言えどもエビデンス有りとは言い難い。もう一度,そのような視点から,各学会のガイドラインや厚労省の「新型コロナウイルス感染症(COVID-19)の診療の手引き」などに引用している文献を急いで洗い直す必要がある8)〜15)。
(2)国際共同治験(グローバル治験)のあり方
新規開発薬剤の臨床治験のグローバル・ハーモナイゼーションは今後もますます重要な役割を果たすと思われる。一番のメリットは,COVID-19のように同時に全世界にパンデミックを引き起こす疾患の薬剤開発において,国の枠組みを越え同時に承認が得られれば,治験に参加した国で一斉に使用できる点が挙げられる。その他,ドラッグ・ラグの解消や治験にかかる経費削減などのメリットもある。しかし,薬剤によっては,人種による感受性の相違などがあっても同一プロトコルに従って治験を実施しなければならないなど,いくつかの課題も残っている。
私は今日まで,腎移植におけるほとんどの免疫抑制薬の治験に携わってきた。国際共同治験でわが国で最初に取り上げられた薬剤は,漢方薬の冬虫夏草から抽出した免疫抑制薬フィンゴリモド(開発コードFTY720)であり,ヒューストン大学のKahan教授を治験代表医師として,わが国からも年間の腎移植症例の多い複数の施設が参加した。
わが国の症例は数十例がエントリーされ,効果も良く,副作用も少なく問題なかったが,海外の対象患者で副作用として黄班浮腫がみられ,これが安全性で問題視され,腎移植の免疫抑制薬としては承認されなかった。現在では多発性硬化症の治療薬として承認されている。
2020年5月1日,米国FDAよりEmergency Use Authorization(緊急使用許可)として米国で承認されたCOVID-19の治療薬・レムデシビルであるが,同年5月7日,わが国でも早々に特例承認が下りている。
医薬品医療機器総合機構(PMDA)の5月5日の特例承認に係わる報告書によると,5月4日にギリアド・サイエンシズ社から承認申請があった。驚くことに厚労省の医薬・生活衛生局医薬品審査管理課は,その3日後に特例承認している16)。
レムデシビルは,米国を中心にACT-1国際共同治験が実施されたが,参加施設数と人口をみると,米国(人口3億2700万人)45施設,デンマーク(458万人)8施設,英国(6700万人)5施設,ギリシャ(1081万人)4施設,ドイツ(7280万人)3施設,韓国(5175万人),メキシコ(1億2920万人),およびスペイン(4693万人)がそれぞれ2施設,わが国は人口1億2571万人いるにもかかわらず,人口570万人のシンガポールと同じく1施設のみである9)。
その1施設はよりによって厚労省直轄の国立国際医療研究センターであり,さらに日本人が何人エントリーされたのかは論文には記載されていない。このような論文がインパクト・ファクターの高い雑誌に掲載されたからといって,エビデンス有りと評価されてよいのか,甚だ疑問である。これでは承認ありきのために国際共同治験に参加したと誤解されても仕方がない。規則の盲点を突いたやり方は,国際治験をあまりにも軽視した考え方である。
なお,WHOでは,レムデシビルをCOVID-19入院患者の死亡率を低下させる結果が得られなかったので推奨しないという見解を取っている。また,中国で実施された治験でも有意差が得られなかった。
わが国では,この薬剤の効果について疑問を抱いている現場の臨床医もいるし,副作用として腎障害があるので,基礎疾患に腎障害のある患者や高齢者には使用しづらい薬剤である。
さらにレムデシビルは,2021年8月4日,COVID-19治療薬として中央社会保険医療協議会(中医協)で薬価収載が承認された。保険適用は同年8月12日からである。治療5日間でこの薬剤のみにかかる費用は約38万円であり,症状が好転しなければ,その投与は10日間まで延長できるが,その薬剤費用は約70万円に膨れ上がる。「人の命は地球より重い」と言う考え方の人にとっては安い買い物と思うが,これを高いとみるか安いとみるかは読者の良識にまかせる。しかし,たとえこの薬剤の投与を延長したとしても,今まで述べてきたように理論上,この薬剤はSARS-CoV-2のみに効果があるとされているので,既に自己の免疫が関与した間質性肺炎に移行している病態では,患者の病状が好転するとは考えにくい。わが国の社会保障費が国家予算の1/3以上を占めている現状を鑑みれば,日本経済をさらに圧迫するだろう。このような高価な薬剤がコロナ渦といえども早々に保険に適用されることは理解に苦しむ。
レムデシビルと同時期に,国産で安価であり,複数の報告で効果が示唆されている経口薬ファビピラビルとイベルメクチンを特例承認して,新型コロナウイルス検査陽性時に患者に単に服用させていれば,現在のような悲惨なCOVID-19パンデミックを防ぐことができたかもしれないし,結果的に「緊急事態宣言」や「まん延防止等重点措置」の法令も繰り返し発出する必要はなかったかもしれない。そう考えるとかえすがえすも遺憾である。
当局の体質として,海外メーカーの高価な薬剤に対しての審査には甘く,逆に安価な国産品のファビピラビルやイベルメクチンの治験審査のあり方に厳しいと捉えられても仕方があるまい20)21)。
今後も国際共同治験に参加するならば,このような治験に対する考え方も根本的に考え直さなければならない。
終わりに
COVID-19の流行の功罪を考察してみると,まず罪としては,グローバリゼーションを謳歌していた我々人類にあまりにも多くの犠牲を払わした罪業がある。一方,功のひとつとしてあえて挙げるとすれば,COVID-19に対応する医学界を含めて,政治,経済,および社会の後進性と脆弱性が明らかとなった。
特に感染症の分野において,時代とともに,抗菌薬や抗ウイルス薬の開発,臨床応用により多くの伝染病が克服されたので,いつのまにか慢心し本来の感染症学が医学・医療の本流から外れていた。その結果,新興感染症COVID-19のパンデミックをもたらす大きな誘因となった。今後の医学教育や診療のあり方を再考する必要があり,COVID-19はそのことを我々人類に教え警鐘を鳴らしてくれた。
さらに功のひとつとして,抗ウイルス薬の治験のあり方が従来踏襲してきた方法では通用せず,新たな治験のあり方が必要となり,新しい治験方法を提唱させるに至った。
また,それらの功と併せて,ロックダウンまがいの受動的解決策から,シンプルな能動的解決策に大きく方針を転換することにより,日本経済が不死鳥のように澄み切った青空に大きく羽ばたくことと確信する。
【文献】
1)高橋公太:腎と透析. 2020;89(4):735-43.
2)高橋公太:腎と透析. 2021;90(2):289-301.
3)高橋公太:医事新報. 2021;5050:72.
4)高橋公太:医事新報. 2021;5053:54.
5)高橋公太:医事新報. 2021;5055:65.
6)高橋公太:新型コロナによる肺炎は移植患者の感染症に酷似, 論座(朝日新聞). 2021年2月23日
[https://webronza.asahi.com/science/articles/2021022200005.html]
7)高橋公太:医事新報. 2021;5064:26-32.
8)Grien J, et al:N Engl J Med. 2020;382(24):2327-36.
9)Beigel J, et al:New Engl J Med. 2020;383(19)1813-26.
10)RECOVERY Collaborative Group, et al:N Engl J Med. 2021;384(8):693-704.
11)Salama C, et al:N Engl J Med. 2021;384(1):20-30.
12)REMAP-CAP, et al:New Engl J Med. 2021;384(16):1491-502.
13)RECOVERY Collaborative Grup:Lancet. 2021;397(10285):1637-45.
14)厚生労働省:新型コロナウイルス感染症(COVID-19)診療の手引き, 第5.3版. 2021年8月31日
[https://www.mhlw.go.jp/content/000829136.pdf]
15)日本集中治療医学会, 他:日本版 敗血症診療ガイドライン2020(J-SSCG2020)特別編 COVID-19薬物療法に関するRapid/Living recommendations 第3.2版, 2020
[https://www.jsicm.org/news/J-SSCG2020_COVID19.html]
16)医薬品医療機器総合機構:特例承認に係る報告書 令和2年5月5日
[https://www.mhlw.go.jp/content/10900000/000631266.pdf]
17)Grundy JE, et al:Lancet 1987;2(8566):996-9.
18)高橋公太, 編:臓器移植におけるサイトメガロウイルス感染症. 日本医学館, 1997.
19)To KK, et al:Lancet Infect Dis. 2020; 20(5): 565-74.
20)白木公康, 他:医事新報. 2020;5036:30-7.
21)黒川 清:大村博士発見のイベルメクチンにコロナパンデミックを終息させる可能性, 論座(朝日新聞). 2021年2月15日
[https://webronza.asahi.com/science/articles/2021020700003.html]













































