お知らせ
膀胱癌診療ガイドライン2019年版[ガイドライン ココだけおさえる]
主な改訂ポイント〜どこが変わったか
1 エビデンス,推奨の評価法,記載の変更
2 筋層非浸潤性膀胱癌におけるリスク分類変更と新たな診断手法の掲載
3 筋層浸潤性膀胱癌における低侵襲手術,免疫チェックポイント阻害薬の記載
4 組織学的亜型,希少がんを新規に記載
5 経過観察の項目を新規に記載
1 エビデンス,推奨の評価法,記載の変更
膀胱癌領域においても診断技術や新薬開発,低侵襲医療の普及は目覚ましく,前版の2015年より診療内容にパラダイムシフトが起きており,今回2019年版1)に改訂することとなった。
現在,ガイドライン作成においては,医療におけるグレーディングシステムの欠点を是正することを目標とし2000年に発足したGRADEワーキンググループの作成したGRADEアプローチにしたがってエビデンスの質と推奨の強さをグレーディングするといったより透明性の高い,合理的手法を用いることが推奨されている。現在もこのGRADEアプローチは適宜改訂され,多くの国際機関が,ガイドライン開発の標準と見なしている。
本邦でも日本医療評価機構のMindsによりEBM(根拠に基づく医療)推進事業の一環としてGRADEアプローチにしたがって診療ガイドライン作成の手引きが発刊されており,2017年以降の各診療分野のガイドラインは「Minds診療ガイドライン作成の手引き2014」2)と「Minds診療ガイドライン作成マニュアル 2017」3)に沿って作成されるものが標準的となってきている。
そこで今回の改訂に伴い,2019年版も「Minds診療ガイドライン作成の手引き2014」2)と「Minds診療ガイドライン作成マニュアル 2017」3)に準拠し,従来のエビデンス,推奨の評価法を見直し,表記方法の変更も行った1)。
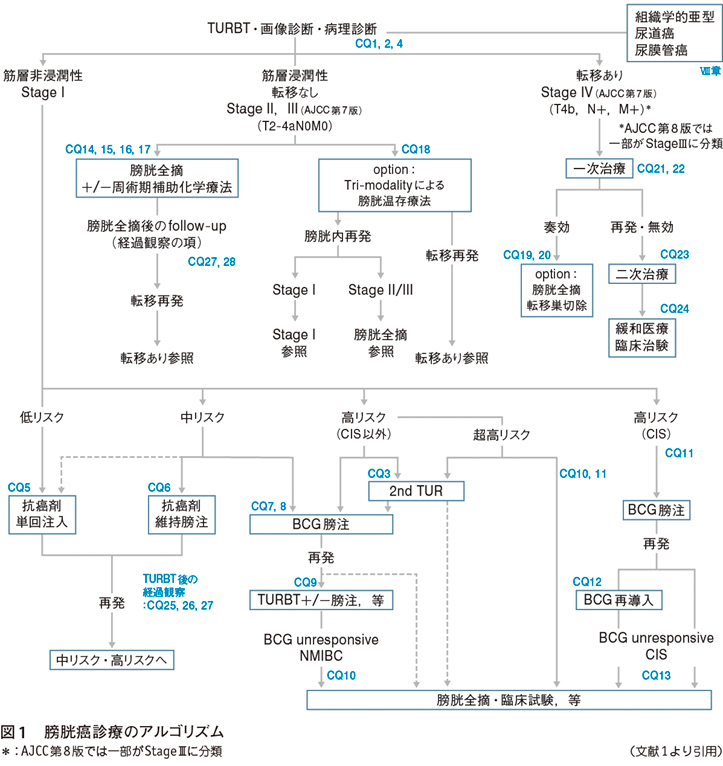
また,基本コンセプトとしてガイドラインのスタイルや基本的CQは前版を継承しているが,日常臨床に浸透した診療行為やエビデンス評価不能なCQは総論に取り込んだ。さらに,グローバルなガイドラインでは既に記載されていながらこれまでになかった項目の新設を行い,新規の診断や治療法のCQは過大評価にならないよう,COIにも十分配慮して抑制的に記載されている。それにより,診療アルゴリズムも見直しを行った(図1)1)。
2 筋層非浸潤性膀胱癌におけるリスク 分類変更と新たな診断手法の掲載
膀胱癌診療では筋層浸潤,上皮内癌(carcinoma in situ:CIS),転移の有無により治療法が大別される。膀胱癌の診断において経尿道的膀胱腫瘍切除術(trans urethral resection of bladder tumor:TURBT)可能な症例に関しては腫瘍の完全切除を試みて,筋層まで切除された組織を病理診断で評価する。
筋層非浸潤性膀胱癌(non-muscle invasive bladder cancer:NMIBC)の症例では低・中・高・超高リスクに分けてTURBT後の再発・進展予防を行う。2015年版のリスク分類と比較し,中リスクを整理し,さらに高リスクの中にBCG unresponsiveの概念を導入し,海外のガイドラインにならい超高リスク群を記載した1)。また,診断,TURBT時の残存腫瘍の減少,再発抑制効果等のエビデンスから腫瘍可視化技術である光力学診断(photodynamic diagnosis:PDD),狭帯域光観察(narrow band imaging:NBI)の推奨が明示された。5-アミノレブリン酸(5-aminolevulenic acid:5-ALA)が膀胱癌の術中診断として保険適用となり,PDD-TURBTの普及も今後期待される。また,CISのフォローアップにおいて従来の尿細胞診の感度・特異度を補完し早期の再発検出に寄与するDNA FISH検査であるウロビジョンⓇ(尿中細胞の3番,7番および17番染色体の異数倍数体,ならびに9p21遺伝子座の欠失を検出)の有用性も記載された。
◉実臨床での対応
低リスクでは再発予防としてアントラサイクリン系またはマイトマイシンCの抗癌剤即時単回膀胱内注入を施行する。中リスクでは抗癌剤即時単回膀胱内注入に加えて抗癌剤維持膀胱内注入療法が推奨されているが,レジメンについての結論は得られていない。また,中・高リスクに関してはBCG膀胱内注入療法が施行される(本邦ではイムノブラダーⓇのみ使用可能)。導入療法として6〜8コースの膀胱内注入療法施行後,維持療法の追加が推奨されている。

残り1,959文字あります
会員登録頂くことで利用範囲が広がります。 » 会員登録する