お知らせ
SLE・ITP治療中の下肢深部静脈血栓症の原因は?

71歳,男性。中肉中背で見た目は元気。2015年,全身性エリテマトーデス(SLE),特発性血小板減少性紫斑病(ITP)でプレドニン®10mg,プログラフ®2mg/日内服。2018年,外耳道癌にて抗癌剤,放射線治療をした後,手術を受け,現在再発の徴候はありません。
2019年4月25日,2日前から右下肢全体の腫脹と疼痛が出現したとして来院。血液検査の所見は,CRP 3.28mg/dL,WBC 7800/μL,TP 6.9g/dL,RBC 456万/μL,Alb 4.3g/dL,Hb 14.1g/dL,AST 29U/L,Ht 43.1%,ALT 28U/L,Plt 6.8万/μL,LDH 301U/L,FDP≧160μg/mL,ALP 259 U/L,D-ダイマー 29.8μg/mL,γ-GTP 65U/L,T-Bil 1.1mg/dL,抗核抗体 320,BUN 34.9mg/dL,CARF 145AU/mL,Cr 1.86mg/dL,抗SS-DNA IgG抗体 641,血糖 127mg/dL,HbA1c 5.8%。
右下肢深部静脈血栓症(deep venous thrombosis:DVT)の診断で入院(下肢の写真誌上省略)。入院後は肺梗塞の徴候はなくヘパリンの持続点滴を開始(1日量は2万1000〜3万U),右下肢の腫脹はあまり変化がないものの軟らかくなりました。血小板,FDP,D-ダイマーの推移は表1の通り。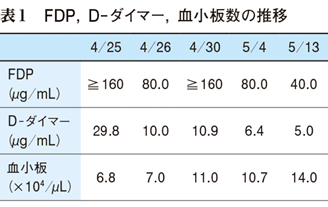
ヘパリンは1週間で中止し,ワルファリン内服に変更。ワルファリンはプロトロンビン時間国際標準比(prothrombin time-international normalized ratio:PT-INR)2~3を目標としました。
(1)明らかなDVTの誘因はありませんでしたが,CTや下肢静脈エコーなどで悪性疾患を積極的に検索すべきでしたか。
(2)SLEでプレドニゾロン,タクロリムスを内服していますが,これらはDVTの誘因となりうるでしょうか。
(3)治療としてヘパリン,ワルファリンを使用しましたが最初にウロキナーゼも使うべきでしたか。ヘパリンの1日の適正使用量もご教示下さい。
(4)DVTの(自然)経過として血栓が溶解して腫脹が消退したり,側副血行路が生じることはありますか。
(5)ほかに行うべき検査や治療法。(秋田県 F)
【回答】
【先天性凝固阻止因子欠乏症,APS関連,悪性腫瘍の有無の検査は必須】

(1)下肢DVTの診断
全身性エリテマトーデス(SLE)と特発性血小板減少性紫斑病(ITP)を有した症例で,副腎皮質ステロイドとタクロリムスによる免疫抑制療法が行われています。発症状況,身体所見,D-ダイマーの上昇より,右下肢の深部静脈血栓症(DVT)が強く疑われます。ただし,確定診断のためには,下肢静脈エコー検査が必須です。また,肺塞栓併発の可能性もあるため,胸部造影CT検査も不可欠です。
(2)DVTの原因&誘因
膠原病を背景に,抗リン脂質抗体症候群(anti- phospholipid antibody syndrome:APS)を合併している可能性があります。APSの診断のために,抗カルジオリピン抗体,抗カルジオリピン-β2 GPI複合体,ループスアンチコアグラント(lupus anticoagulant:LA)(以上,保険収載済み)の測定が必要です。LAは,当院では,①希釈ラッセル蛇毒凝固時間(diluted Russell’s viper venom time:dRVVT)法,②リン脂質中和法,③APTTクロスミキシング試験の3つの方法で行っています。①②は外注可能ですが,③は外注できないため院内で行います。なお,LAは,ヘパリン投与中は偽陽性,ワルファリン投与中は偽陰性になることがあるため,抗凝固療法開始前の検体でチェックするのが理想です。
これらの検査結果次第ですが,APSが原因のDVT発症の可能性を第一に考えたいところです。副腎皮質ステロイド内服中も誘因のひとつでしょう。なお,SLEのみならず,ITP単独でも高率に抗リン脂質抗体が陽性になります。
DVTの原因検査としては多くがありますが,その中でも以下は必須です。先天性凝固阻止因子欠乏症の診断目的に,アンチトロンビン,プロテインC,プロテインS,代表的な後天性血栓性素因であるAPSの関連検査(前述の3項目),悪性腫瘍の有無の検査などです。詳細は引用文献をご参照ください1)。
(3)治療
これまでの標準的な治療は,急性期は未分画ヘパリンを投与して,慢性期はワルファリン(PT-INR 2~3)に移行していく方法です。未分画ヘパリンは,APTTを1.5~2倍に延長させることを目安に増減調整して投与します。ウロキナーゼなどの線溶療法は,例外はあるが併用しないほうがよいでしょう2)。致命的な出血の副作用の問題,かえって肺塞栓を誘発させる可能性が指摘されています。
近年は,急性期から直接経口抗凝固薬(direct oral anticoagulant:DOAC)3)を使用する症例が増えています。DVT,肺塞栓といった静脈血栓塞栓症(venous thromboembolism:VTE)に対して保険収載されているDOACは,アピキサバン,リバーロキサバン,エドキサバンの3剤です。ダビガトランは,VTEには使用できません。ただし,APSに対して,DOACが有用であるかどうかは未解決の問題です。
治療効果の判定は,D-ダイマーと画像(下肢静脈エコー検査,肺塞栓もあれば造影CT)で行います。本症例は,5月13日の時点でD-ダイマーは低下していますが,正常までには至っていません。経過期間も考えて,血栓は残存していると予想されます。
(4)自然経過に任せてよいか
DVTは,肺塞栓を併発すると致命症となる場合があるため,抗凝固療法を行わずに経過観察する選択肢はありません。十分な抗凝固療法を行っている間に,側副血行路が生じることもあります。
抗凝固療法の投与期間は,症例の事情によって異なります。もしAPSであった場合,抗リン脂質抗体は治療しても消えない抗体であるため(血栓性素因は継続するため),長期間の抗凝固療法が必要です。
(5)検査所見の留意点
本症例の腎機能障害の原因は何か,検尿所見はどうであったか,SLEとの関連など,未解決であれば腎臓内科にコンサルトされてはいかがでしょう。
血小板数は抗凝固療法の治療経過で改善していますが,DVT発症前の血小板数も知りたいところです。ITPが寛解してもAPSの病態は残存するため,APSのみでも血小板数が低下してよいはずです。
抗凝固療法開始前のPT,APTTはどうだったでしょうか。LA陽性であれば,以前からAPTTが延長していた可能性があります4)。
【文献】
1) 朝倉英策:臨床に直結する血栓止血学. 改訂2版. 朝倉英策, 編. 中外医学社, 2018, p2-11.
2) 山田典一:同上, p456-62.
3) 朝倉英策:同上, p548-57.
4) 家子正裕:同上, p444-50.
【回答者】
朝倉英策 金沢大学附属病院血液内科病院臨床教授