お知らせ
(3)大腸ステント[特集:がんによる消化管狭窄へのステント留置 ─治療の可能性を広げる]

大腸ステントは欧米に遅れたものの,2012年より保険収載された
現段階では,悪性腫瘍による大腸狭窄のみが保険適用となる

人工肛門造設と比較して患者QOLが良好に保たれる
穿孔もしくは穿通症例,長大または複雑な閉塞,瘻孔(経腟,経膀胱を認める症例),肛門縁に近い下部直腸の閉塞などは適応外となる
手術前の減圧目的(BTS)での留置に関しては,腫瘍による予後,合併症,手術リスクを考慮して適応を判断する必要がある
大腸ステント留置後化学療法では,抗VEGF抗体治療薬の併用は避けるべきである
1. 大腸ステントの歴史
消化器の主な臓器である消化管は,経口的に摂取された食物の貯蔵および消化,栄養素の吸収,不消化物の排泄といった働きを担う。この重要な臓器,消化管は,様々な要因によって閉塞して,悪心・嘔吐,胸・腹痛,腹部膨満感,排便障害といった臨床症状をきたし,結果として腸管虚血から壊死や敗血症などの重大な転帰をとる症例もある。
消化管閉塞に対するステント治療は,経口でのアプローチが容易であることから,1980年代に行われた食道に対するステント留置から発展してきた。大腸ステントは,1991年にわが国よりDohmotoが食道用ステントを用いて大腸閉塞に対する留置の報告1)を行って以降,特に海外において積極的に使用され,その有用性および安全性が報告2)されていた。わが国でも観察研究や臨床研究にて同様の報告3)4)はあったものの,実際に大腸ステント留置術が保険収載されたのは2012年1月であった。
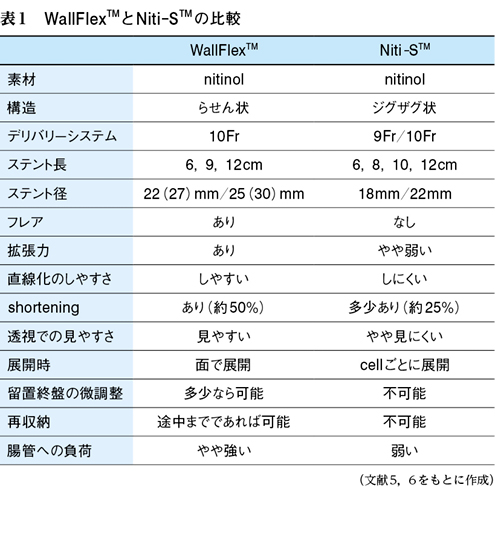
当初収載されたステントはWallFlexTM Colonic Stent(Boston Scientific社)で,その後にNiti-STM Enteral Colonic Uncovered Stent(D-type)(Taewoong Medical社)も使用可能となっている。両ステントは形状や特性において違いがある(図1・表1)5)6)が,その使いわけに関する明確な基準は,現段階では存在しない。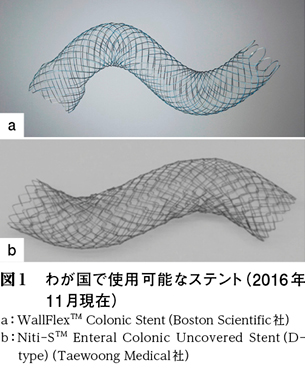
従来,こういった病態に対しては,外科的吻合術や中心静脈栄養といった治療が中心となっていたが,ステント留置術が可能となることで,患者の生活の質(quality of life:QOL)を保ちながら,より生理的な消化管機能の温存が可能となった。現在,我々が使用しているステントは,内視鏡の鉗子孔を通過する(through-the-scope:TTS)ことが可能なself-expandable metallic stent(SEMS)(図2)である。これによってステントデバイスが通過する鉗子孔を持つ内視鏡が到達する範囲では,様々な部位への留置が可能となっている。しかし手術と同様に,ステント留置術にも消化管穿孔などを含めた合併症が存在する。外科治療との選択の問題もあり,この手技によりすべてが解決されたわけではない。

残り5,390文字あります
会員登録頂くことで利用範囲が広がります。 » 会員登録する