お知らせ
心房細動患者の適切な心拍数管理
心房細動患者の安静時心拍数を厳格に管理する意義は乏しいが,目標とすべき具体的な至適心拍数については今後の課題である
過度の徐拍化による運動耐容能の低下,血圧変動の増大が問題点と考えられ,特に高齢者では心拍数管理に注意する必要がある

1. リズムコントロールからレートコントロールへ
心房細動患者において実臨床では直接型経口抗凝固薬(direct oral anticoagulant:DOAC)の普及で,脳卒中死亡の減少が期待される一方,臨床上の大きな問題点である心不全の発症と総死亡についてはまだ解決すべき課題が多く残されている。その中の1つが,心房細動患者の心拍数管理に関する問題である。
心房細動の管理については過去,リズムコントロールをいかにして行うかということが,メインの課題となっていた。AFFIRM試験1)において,リズムコントロールに比べて,レートコントロールが劣っていないことが示された。その後,心不全合併心房細動患者を見てもAF-CHF試験2)などではリズムコントロール群とレートコントロール群で心血管死などについて差がみられなかった。現在では心不全の有無にかかわらず心房細動患者の予後改善のためにはリズムコントロールにこだわる必要はなく,レートコントロールで問題ないと考えられている。今日では,特にカテーテルアブレーションの対象とならない高齢者などにおいてレートコントロールで経過を見る症例が増えている。
レートコントロールに用いられる薬剤はジギタリス,β遮断薬,Ca拮抗薬に大別される。その中でβ遮断薬が最も継続率が良く,今日のレートコントロールの中心を占める。過去にはジギタリスが多く用いられてきたが,各種臨床試験でジギタリスは生命予後を悪化させる可能性が示されており,今日では第一選択として用いられる頻度は減っている。
2. 至適心拍数と目標心拍数
洞調律患者における心拍数については,古くから種々の報告がされてきたが,心房細動患者の至適心拍数については,まだ解決すべき問題点が多い。洞調律患者においては,「心拍数60bpm台が一番生命予後が良い」とされる疫学研究が種々示されており,また心不全患者でも心拍数が低いことは,予後良好を示す1つの基準と考えられてきた。
こうした経緯があり,心房細動患者の心拍数管理も洞調律患者に準じて決定されてきた。過去のガイドラインを紐解くと,洞調律患者と同様に安静時心拍数で60~80bpm程度になるように,目標心拍数が設定されてきた。もちろん一般に安静時に130bpmを超えるような頻拍は,心房細動による心房収縮の欠如に加えて,頻拍に伴う拡張期の短縮が生じて,心拍出量を減少させ心不全に至ると考えられている。持続する頻拍を避けるのは理に適っているが,実際にどの程度の心拍数が至適かについて,根拠となるデータはほとんど示されていなかった。
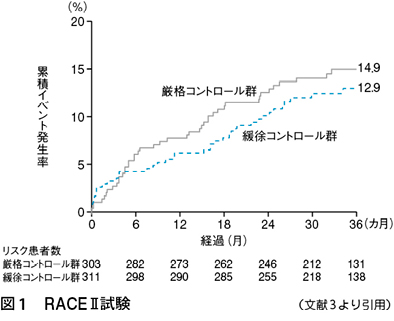
心房細動患者の安静時心拍数を対象にして行われた大規模臨床試験が2010年に発表されたRACEⅡ試験である。目標心拍数60~80bpmの厳格群と110bpmの緩徐群にわけられた同試験では,心血管死や心不全,脳卒中などの複合エンドポイントにおいて,ITT(intention to treat)解析,on treatment解析のいずれにおいても,両群には差を認めなかった(図1)3)。この試験によって心房細動患者における安静時の目標心拍数は厳格に管理する必要がなく,ゆるめでも十分であることが示された。

残り2,741文字あります
会員登録頂くことで利用範囲が広がります。 » 会員登録する